Što je poremećaj mišićnog refleksa i kako utječe na naše tijelo?
utorak , 28.10.2025.Mišićni tonus je prisutan u svim stanjima organizma:tijekom aktivnosti, u mirovanju i u snu.
Različiti vanjski čimbenici mogu ga mijenjati, pa tako nekoga ometa zvuk, kao i vidni podražaji koji tada uzrokuju porast mišićnog tonusa.
Na snižavanje tonusa utječu zvučni podražaji niskog intenziteta i sporog ritma, kao i osjećaji tuge, žalosti...
Poremećaji tonusa mišića jesu:
- povišen, hipertonija
- oslabljen,hipotonija
- bez tonusa,atonija
Često ćete sresti pojam hiper i hipo, ali rijetkost je uočiti da je netko napisao Atonija, dakle bez tonusa u mišiću.
Zato se događa da pacijenti ili odrasli ili roditelji djece s teškoćama ne dobiju točnu informaciju da im lijek, ili vježbe ne mogu pomoći ako im je na primjer Atonija tema.
Nitko im ne kaže da su ovi poremećaji posljedica oštećenja refleksnog luka i to njegova motoričkog ili osjetnog dijela.
Refleksni luk koji održava mišićni tonus odgovoran je i za mišićni refleks, a to znači da se uz poremećaje mišićnog tonusa javljaju i poremećaji refleksa.
Poremećaji refleksa jesu:
- oslabljeni(hiporefleksi)
- ugašeni(arefleksi)
- pojačani(hiperrefleksi)
Hiporefleksi mogu biti prisutni i kod nekih bolesti mišića(mišićna distrofija) ili malog mozga(mali mozak kontrolira mišićni tonus i reflekse).
Postoje Kožni ili površinski refleksi koji se izazivaju podraživanjem kože ili sluznice i oni se još nazivaju Eksterocepcijski refleksi.
Refleksni luk je polisinaptički(sadržava više sinapsi), a biološko značenje je "bježanje" od štetnog ili neugodnog podražaja.
Podraživanjem kože izaziva se refleksna kontrakcija odgovarajućih mišića.
često su tako ugašeni
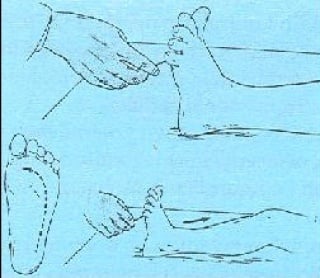
- plantarni refleksi koji se ispituju podraživanjem plante stopala povlačenjem vrškom tupog predmeta od pete prema prstima lateralnom stranom stopala što normalno izaziva refleksnu fleksiju prstiju.
Tako ako odrastao čovjek ili dijete reagira širenjem prstiju lepezasto i podizanjem palca znači da je to patološka verzija plantarnog refleksa.
Može biti znak oštećenja piramidnog puta ili drugih neuroloških problema
babinski refleks se karakterizira ekstenzijom palca, te fleksijom ostalih prstiju na stopalu,u glavnom kod odraslih,što je suprotno normalnom plantarnom refleksu, koji se karakterizira fleksijom svih prstiju.
Kod osoba koje nemaju nikakav refleks na stopalu radi se o znaku oštećenja živaca ili mišića, ona može biti uzrokovana raznim stanjima uključujući neuropatiju, mišićnu distrofiju ili ozljedu živaca.
Trbušni refleks ispituje se povlačeći vrškom predmeta dijagonalno ili vodoravno po koži trbuha, a normalna reakcija je refleksna kontrakcija trbušnih mišića.Tako bih ovdje naglasila kako ih je važno testirati prije početka rada terapije dijastaze, a s naglaskom na Bowen metodu, jer se ona fokusira na oslobađanje napetosti u fascijama i poboljšanju pokretljivosti trbušnih mišića.
Fleksorni refleks na ruci izaziva se neugodnim i bolnim podraživanjem šake ili prstiju što izaziva masovnu refleksnu kontrakciju fleksora na ruci s ciljem da se ruka otkloni od neugodnog podražaja.
Taj se refleks još naziva i refleks"uklanjanja).
"Zapamtite Vaše tijelo je sposobno za čudo oporavka-samo mu dajte priliku."
"Dijastaza nije kraj lijepog trbuha, a s Bowen metodom možete povratiti snagu i fleksibilnost."
#bowenmetoda
#fascije
#carski rez
#dijastaza#poremećajmišićnogrefleksa
komentiraj (0) * ispiši * #
Decoding Medical Reports for Parents of Children with Autism-Dekodiranje medicinskih nalaza za roditelje djece s autizmom
četvrtak , 09.10.2025.
Svaki terapeut koji radi djecu,mora imati kontroling rada.Tako ja složim program prema nalazima plus procjene koje su u mojoj domeni, a najčešće su to procjene zadržanih Primitivnih refleksa i njihovo praćenje.
Često vidim djecu s postavljenom dijagnozom autizma, a da roditeljima nitko nije složio program rada od nekog početka, praćenje kroz evaluaciju svih struka koje su sudjelovale u procjeni.
Jako je važno:
Razumijevanje metoda procjene
Prvo i najvažnije, roditelji moraju biti upoznati s metodama koje se koriste za procjenu.Postoji mnogo različitih testova i alata, od psiholoških procjena do oftalmoloških ispitivanja,koji mogu utjecati na sveobuhvatnu sliku djetetovih sposobnosti.
Ispravnost i validnost procjene:
Procjena mora biti provedena od strane kvalificiranih stručnjaka i mora biti prilagođena djetetovoj dobi, a u usporedbi sa razvojem.
Uloga roditelja u procjeni
Roditelji u procesima procjene imaju važnu ulogu.Ako primjete da stručnjaci ne uzimaju dovoljno u obzir djetetove specifične potrebe ili ponašanje, trebali bi se osjećati osnaženi da postave pitanja i potraže dodatne informacije.
Ponavljanje procjena
Procjena nije uvijek jednosmjerni proces.Dobar stručnjak će poslati dijete na ponovljenu procjenu ili će koristiti druge metode kako bi dobio cjelovitu sliku.
Savjeti za roditelje:
. Pitajte stručnjake o specifičnosti procjene
. Provjerite je li procjena provedena prema najnovijim smjernicama i standardima
. Tražite da Vam se svaki nalaz objasni i daju točne smjernice nastavka rada, te ponovnog dolaska na kontrolni pregled.
"Svi želimo najbolje za svoju djecu.Ako mislite da bi ovaj post mogao pomoći podijelite ga.Zajedno možemo učiniti proces procjene jasnijim i korisnijim za djecu.Ako imate bilo kakvih pitanja slobodno ostavite komentar ispod.
#kvaliteta#kontrolakvalitete#medicinskinalazi#
komentiraj (0) * ispiši * #
Fizikalna medicina - Fizikalna terapija
petak , 07.10.2016.Pučko otvoreno učilište
Vukovarska 68
10000 Zagreb
Seminarski rad
Fizikalna medicina
Fizikalna terapija
Izradila:
Marija Klarić
Zagreb, 2016.
SADRŽAJ
1. Uvod
2. Fizikalna terapija
3. Fizioterapeutski pregled – izrada plana intervencije
4. Metode fizikalne terapije
4. 1. Elektroterapija
4. 2. Neuromišićna elektrosrimulacija
4. 3. Terapija ultrazvukom
4. 4. Elektromagnetoterapija
4. 5. Terapija laserom
4. 6. Kriomasaža
4. 7. Hidroterapija
4. 8. Manualna masaža
5. Mobilizacijske tehnike, manipulacije, istezanja i metode relaksacija
6. Zaključak
7. Literatura
1. Uvod
Fizikalna medicina grana je medicine koja se bavi prevencijom, dijagnozom i liječenjem različitih poremećaja organizma, a pri tome se koristi fizikalnim metodama. Posebnu pozornost posvećuje ponovnoj uspostavi izgubljenih funkcija i sposobnosti (rehabilitacija) ili osposobljavanju ako te funkcije nikako nisu postojale (habilitacija). Fizikalna medicina bavi se cijelim nizom bolesti, od neuroloških, mišićno-koštanih, kardiovaskularnih i plućnih do jednostavnih poremećaja pokretljivosti te složenih kognitivnih poremećaja.
2. Fizikalna terapija
Fizikalna terapija vrsta je terapije koja koristi različite oblike fizičke energije (svjetlost, zvuk, magnetizam, elektricitet, toplinsku energiju, mehaničku energiju itd.) u cilju lječenja oboljenja, povreda i njihovih posljedica. Prije svega se koristi principima: toplo, hladno, vruće, vrelo te indiferentno, fizikalnim agensima koje nalazimo u prirodi u njihovim agregatnim stanjima. Pri tome se pojedini oblici fizičke energije koriste pojedinačno ili kombinirano, prema potrebi usporedno s medikamentoznim ili kirurškim liječenjem.
Promjene koje možemo očekivati poslije primjene određenih procedura fizikalne terapije su poboljšanje krvne cirkulacije i tonus mišića, samim tim sprječavanje zastoja krvi i otoka tkiva. Mogu se ubrzati i regenerativni procesi kako u pogledu anatomske i fiziološke tako i funkcionalne regeneracije.
Naziv fizikalna terapija potječe od grčke riječi “fysis”, što u prijevodu znači “prirodna”, tj. primjena prirodnih faktora u svrhe liječenja. Još su stari Asirci, Egipćani, Grci i Rimljani koristili Sunčevu svjetlosnu energiju u svrhe liječenja. Također, u grčkoj i rimskoj povijesti nalaze se prvi zapisi o elektro-terapiji te primjeni životinjskog elektriciteta u terapijske svrhe (Aristotel, Skribonie, Dioskurid).
Povijest ukazuje na to da se i pračovjek koristio određenim fizikalnim sredstvima kako bi ublažio bol ili izliječio ozljedu. Iz iskustva je naučio da toplina vatre ili sunca smanjuje bol, a da trljanje istegnutog ili premorenog mišića ubrzava oporavak, tako da se nesvjesno počela koristiti helioterapija, masaža, termoterapija i hidroterapija. Hladna voda, snjeg i led pomagali su kod uganuća i drugih ozljeda kao što se koristi i danas. Počeci elektroterapije zabilježeni su u doba cara Tiberija kada je nagazio na drhtulju šetajući morskom obalom te ga je taj električni udarac oslobodio boli od gihta. Kasnije su se počeli preporučavati udari tih riba za uklanjanje neuralgija i glavobolja. Zato možemo reći da je fizikalna terapija jedna od najstarijih metoda liječenja u povijesti medicine.
Fizikalna terapija usluga je koju obavlja, vodi ili nadgleda fizioterapeut, a sastoji se od procjene, utvrđivanja funkcionalnog statusa (fizioterapeutska dijagnoza), planiranja, intervencije i evaluacije. Uključuje suodnos među fizioterapeutom, pacijentom i obitelji/skrbnikom.
Fizioterapijski postupak koji počinje procjenom s osobitom pozornošću na posturalne odnose, tj.držanje tijela, uključujući kardiorespiratorni, živčani i mišićni potencijal kao i samu mogućnost pokreta, središnjica je određivanja stvarnog problema i strategije intervencije te je dosljedna bez obzira na okolnosti pod kojima je poduzeta. Te će okolnosti varirati s obzirom na to bavi li se fizioterapija unaprjeđenjem zdravlja, prevencijom, tretmanom ili rehabilitacijom.
Procjena uključuje pregled pojedinca ili skupine koja počinje upoznavanjem s liječničkom dokumentacijom. Tijekom razgovora s pacijentom o problemu sa stvarnim ili potencijalnim oštećenjima, funkcionalnim ograničenjima, nesposobnostima ili drugim stanjima zdravlja uzima se anamneza. Dodatnim screeningom i upotrebom posebnih testova i mjerenja sintetizira se kliničko zaključivanje te se postavlja fizioterapeutska dijagnoza.
Fizioterapeutska dijagnoza može biti izražena terminima poremećaja u pokretu ili može obuhvaćati kategorije oštećenja, funkcionalnih ograničenja, nesposobnosti ili sindroma. Planiranje počinje određivanjem potrebe za intervencijom i vodi razvoju plana intervencije, uključujući mjerive rezultate ciljeva dogovorenih u suradnji s pacijentom, obitelji ili skrbnikom. Alternativno može dovesti do upućivanja drugome stručnjaku u slučajevima koji nisu prikladni za fizioterapiju, odnosno nisu u djelokrugu rada fizioterapeuta.
Intervencija se provodi i modificira tijekom fizioterapijskog postupka, sa svrhom postizanja dogovorenih ciljeva te može uključivati: manualnu terapiju, terapijske vježbe, primjenu fizikalnih agensa, elektroterapijske i mehaničke procedure, funkcionalni trening, opskrbu pomoćnim sredstvima i pomagalima, upute i savjete u svezi s pacijentom, vođenje dokumentacije te koordinaciju i komunikaciju s pacijentom te po potrebi s njegovom obitelji/ skrbnikom. Intervencija može također biti usmjerena prema prevenciji oštećenja, funkcionalnih ograničenja, nesposobnosti i ozljeda uključujući unaprjeđenje i održavanje zdravlja, kvalitetu života i fitness u svim dobnim i populacijskim skupinama. Evaluacija zahtijeva ponovni pregled s ciljem utvrđivanja rezultata fizioterapijske skrbi.
3. Fizioterapeutski pregled – izrada plana intervencije
Fizioterapeutovo profesionalno promatranje tijela i njegove potrebe za pokretljivošću čini osnovu za utvrđivanje fizioterapeutske dijagnoze i strategija intervencije te je ono uvijek isto bez obzira na institucije u kojima se praksa provodi. Fizioterapeut bi trebao razumjeti cjelokupnu aktivnu patologiju koja dovodi pojedinca na fizikalnu terapiju, zajedno s bilo kojom paralelnom patologijom koja može postojati. Ovo razumijevanje uključuje vrstu problematike koja je općenito povezana s patologijom, predviđanjem rezultata ili prognozom i što je najbitnije, vrstu problema koji uzrokuju patologiju, a koji mogu biti ublaženi kroz fizioterapijsku intervenciju.
Oštećenja su problemi pacijenta najčešće uočeni tijekom pregleda. Uključuju, ali ne ograničavaju se na smanjenje snage, opsega pokreta, izdržljivosti, ravnoteže ili poremećaja u načinu hoda. Kada je identificirano oštećenje, fizioterapeut uspoređuje poznatu aktivnu patologiju ako je kronična. Bilo koji nesrazmjer mora biti promotren pažljivo kako bi se utvrdilo postoji li neka druga patologija i ako je potrebno, indicirati liječničko dodatno dijagnostičko testiranje.
Tijekom pregleda fizioterapeut određuje funkcionalno ograničenje i nesposobnost pacijenta. Fizioterapeut može raspoznati kada pacijent ima nemogućnost izvođenja ili teškoću obavljanja aktivnosti, kao i značajke patologije koje najviše smetaju pacijenta. Tipično, pacijentov problem nalazi se unutar funkcionalnog ograničenja i nesposobnosti. Funkcionalna ograničenja uključuju one zadatke koje pojedinac teško ili nemoguće obavlja. Ovo može uključivati npr. dizanje predmeta s poda, obavljanje aktivnosti dnevnog života (ADŽ) i instrumentalne aktivnosti dnevnog života (IADŽ), stajanje na jednom mjestu duže vrijeme, postupanje s alatom u ruci ili češljanje kose.
Razina nesposobnosti povezana je s nemogućnosti ili teškoćom ispunjenja funkcija u društvu ili u obitelji. Takve uloge mogu biti briga za djecu, rad, pohađanje škole, sudjelovanje u rekreacijskim i/ ili avokacijskim aktivnostima te izvođenje dobrovoljnog rada. Funkcionalno ograničenje za osobu s artritisom u koljenu može biti nemogućnost da napravi čučanj ili sjedi prekriženih nogu na podu. Nesposobnost pacijenta može se ogledati u nemogućnosti obavljanja zadataka koji se odnose na rad u dječjem vrtiću, na primjer sjedenje na podu i igranje s djecom.
Preostaje vidjeti je li oštećenje i patologija u odnosu na funkcionalno ograničenje i nesposobnost očekivano. Fizioterapeut se treba prisjetiti da aktivna patologija i /ili oštećenje može dovesti do funkcionalnog ograničenja, ali ne mora neophodno uzrokovati nesposobnost. To ovisi o ulozi osobe unutar društva i njezinoj mogućnosti da se prilagodi promjenjenom stanju i osposobljenosti.
Što može biti ozbiljno funkcionalno ograničenje za jednu osobu, ne mora biti za drugu. Na primjer, pojedinac s ograničenom sposobnošću koji hoda preko neravne površine ako živi u ruralnom području bez pločnika mogao bi osjećati veće ograničenje nego osoba koja živi u gradu.
Razvoj plana fizioterapijske intervencije uključuje mjerljive ciljeve (rezultate) terapije. Ti se ciljevi utvrđuju se u suradnji s pacijentom, njegovom obitelji ili skrbnikom. Ako se utvrdi da slučaj nije u domeni fizikalne terapije, pacijent se upućuje drugom prikladnom zdravstvenom stručnjaku.
4. Metode fizikalne terapije
o elektroterapija
o neuromišićna elektrostimulacija
o terapija ultrazvukom
o magnetoterapija
o terapija laserom
o krioterapija
o hidroterapija
o manualna masaža/ masaža dubokog pritiska/ miofascijalna masaža/ Bowen metoda
o individualna i grupna kineziterapija
o metode manipulacija i mobilizacije
o metode relaksacije
4. 1. Elektroterapija
Elektroterapija je metoda fizikalne terapije gdje se koristi niskofrekventna,
srednjefrekventna i visokofrekntna struja u terapijske svrhe. Iako se te metode najdulje koriste u fizikalnoj terapiji, njihova je primjena uvijek strogo individualna prema terapijskom planu fizioterapeuta zbog mnogih neželjenih posljedica.
* galvanizacija
* jontoforeza
* dijadinamične struje
* faradske struje
* Traebertove struje
* Kotzove struje
* interferentne struje
* Tens
Sl. 1. Prikaz elektroterapije na vratnoj muskulaturi (1)
Vrlo se uspješno koristi u liječenju:
o štećenja perifernih živaca
o uklanjanja boli različitog podrijetla, čak i boli malignih tumora
o ubrzanja zarastanja kosti
o bolova u ramenom zglobu, kukovima i koljenima
4. 2. Neuromišićna elektrostimulacija
Elektrostimulacija neuromišićnih struktura metoda je kojom određenom vrstom struje izazivamo mišićnu kontrakciju. Kada stimuliramo više grupa mišića koji sudjeluje u jednom kompleksnom pokretu, tada govorimo o funkcijskoj neuromišićnoj stimulaciji. Elektrostimulacija se primjenjuje za sljedeća oštećenja:
* oduzetosti perifernih živaca
* oduzetosti nakon cerebrovaskularnog inzulta
* kongenitalnih, neuromišćnih i idiopatskih skolioza u djece i adolescenata
* atrofirane (oslabljene) muskulature nakon trauma i operacija
* toniziranje mišićnih grupa (trbušne muskulature, bedra, nadlaktica i sl.)
4. 3. Terapija ultrazvukom
Sastoji se u primjeni ultrazvučne energije u svrhu liječenja. Najprikladnija se pokazala frekvencija od 800 do 1000 kHz. Koriste se njezino termički i netermički učinci, što ovisi o načinu primjene - kontinuirani ili impulsni terapijski ultrazvuk. Kao kontaktno sredstvo može se koristiti gel, lijek u obliku gela (sonoforeza) ili voda (subaqualni). Klinička primjena ultrazvuka terapijskog intenziteta koristi se kod ukočenja zglobova zbog ožiljkastog tkiva, smanjenja boli i spazma mišića, upala tetiva i burzi, odlaganja kacija u tkivima te cijeljenja rana.
Sl. 2. Terapija ultrazvukom
4. 4. Elektromagnetoterapija
Elektromagnetoterapija upotreba je niskofrekventnog i impulsnog magnetnog
polja dobivenog pomoću struje. Samo takva primjena magnetnog polja ima terapijski učinak. Intenzitet, oblik impulsa i frekvencija biraju se ovisno o dijagnozi bolesti.
Biološki učinci magnetnog polja pobuđuju sve stanice tijela uključujući središnji i centralni živčani sustav djelujući biostimulativno, analgetiski i antiinfalamatorno. Posebno je značajna uloga u stimulaciji kolagena u oštećenim mekim tkivima i stimulaciji osteogeneze kod prijeloma ili kod osteoporoze. Elektromagnetoterapija ima široku primjenu u fizikalnoj medicine, a prednost je što ima malo kontraindikacija. Primjenjuje se kod bolesti poput:
* osteoporoza, degenerativne bolesti zglobova i kralježnice, upalne reumatske bolesti
* traume koštano mišićnog sustava, prijelomi i loše srastanje prijeloma, Sudekova atrofija
* postoperativna rehabilitacija: operacija diskusa, zahvati na mišićima i tetivama, prihvaćanje kožnih transplantata
* bolesti središnjeg i perifernog živčanog sustava: neuralgije, spastične i mlohave pareze, glavobolje
* esktrapiramidni poremećaji (Parkinsonova bolest)
* bolesti srca i krvotoka: kardiopatija, povišen krvni tlak
* poremećaji arterijske i venske cirkulacije, dekubitusi, limfni edem, Burgerova bolest
* bolesti dišnih putova: sinusitis, otitis, bronhitis, bronhijalna astma
* ginekološke i urološke bolesti, akutne i kronične upale
* poremećaji izmjene tvari: starački dijabetes s polineuropatijom, urični artritis, hiperlipemija
* psihosomatski poremećaji: gastritis, ulkus želuca i duodenuma, iritabilni kolon, ulcerozni kolitis, smetnje spavanja
* tegobe starije životne dobi: slabost kod kroničnih bolesti, klimakterične tegobe, hipertrofija prostate.
4. 5. Terapija laserom
Terapija laserom pojačanje je svjetlosti pomoću stimulirane emisije zračenja.
Najčešće se primijenjuje kod:
o ozljeda mekih tkiva (traumatske i upalne): istgnuća i rupture tetiva, mišića i ligamenata, hematom, upale tetiva i sluznih vreća (bolno rame, teniski i golfski lakat i sl.)
o cijeljenje rana: liječenje trofičkih, varikoznih, dijabetičnih i dekubitalnih ulkusa, cijeljenje opeklina i poslijeoperativnih rana
o oslobađanje od boli: akutne boli (tenzione, migrenozne i neuralgične glavobolje, lumboishialgija i brahialgija, postherpetična neuralgija); kronične boli (bol u vratu i leđima, bol u zglobovima, tetivama i mišićima)
o upale zglobova različitog uzroka
Sl. 3. Terapija laserom
4. 6. Kriomasaža
Kriomasaža je vrsta površinskog hlađenja ledom. Koristimo je u akutnim fazama bolesti lokomotornog sustava za smanjenje boli, krvarenja i otekline te kao uvodnu terapiju za smanjenje boli prije i nakon vježbi. Rabimo je i za smanjenje spasticiteta mišića prije vježbi.
Sl. 4. kriomasaža
4. 7. Hidroterapija
Liječenje vodom vrlo je stara metoda liječenja. U hidroterapijskim procedurama koristi se pozitivan učinak djelovanja vode na tijelo koje je u nju uronjeno, uz pozitivan učinak zagrijane vode od 36 do 37 Celzijevih stupnjeva. Taj oblik terapije provodi se u kadama s toplom vodom.
Sl. 5. hidroterapija
• Podvodna tuš masaža
Podvodna tuš masaža koristi usmjereni mlaz vode pritiska između 2-4kg/cm2 ili
multijet kadâ s pritiskom vode iz više mlaznica. Izuzetno je učinkovita kod masaža velikih grupa mišića i djeluje na dublja tkiva uz pozitivan učinak tople vode.
• Biserna kupka
Predstavlja kupku s toplom vodom (36 do 37 Celzijevih stupnjeva) u koju se upuhuju mjehurići zraka pod tlakom od 1-2 bara. Mjehurići zraka draže receptore u koži te djeluju kao mikromasaža i imaju izraženo sedativno i opuštajuće djelovanje. Prijmjenjuje se kod spastične muskulature nakon cerebrovaskularnog inzulta, kod psihičke napetosti te kao uvodna terapija prije vježbi za svladavanje kontraktura.
• Galvanska kupka
Takva kupka omogućuje primjenu konstatne ili isprekidane istosmjerne struje na čitavo tijelo, osim glave , koje je uronjeno u vodu. Na kadi su pričvršćene elektrode, sa svake strane po tri elektrode i dvije za noge. Struja teče kroz vodu od jedne do druge elektrode. Kroz tijelo ulazi 1/3 strujnog toka. Jačina struje je 300-1500 mA. Galvanska struja ima vazodilatatorni, antiinflamatorni, analgetički učinak te povećava podražljivost i vidljivost u motoričkom živcu i mišiću. Primjenjuje se kod pareza i paraliza perifernih živaca, reumatskih bolesti, poremećene cirkulacije, dijabetične polineuropatije i posttraumatskih edema. Galvanska kupka može se kombinirati s podvodnom ili s bisernom kupkom kao Stangerijeva kupka.
4. 8. Manualna masaža
Manualna masaža vrsta je mehanoterapije koja se izvodi rukama i djeluje na kožu i njene receptore, mišićni i živčani sustav te cirkulaciju krvi i limfe. Djeluje mehanički i refleksno. Uključuje:
o masažu dubokog pritiska/ miofascijalna masaža/ Bowen metoda
o TUI-NA masažu s akupresurom akupunkturnih točaka
o masažu zglobova i okolozglobnih struktura
o sportsku masažu
o refleksoterapiju stopala i šaka
o manualnu limfnu drenažu
o vibromasažu - aparatom
o anticelulitnu masaža
Poznata je znanstvena činjenica da tehnike sportske masaže, kada se primjenjuju
redovno, kao dio programa treninga, poboljšavaju brže cijeljenje ozljeda mišića i ligamenata kod redovitih treninga i sportskih aktivnosti, povećavaju opseg kretnji i snagu ozlijeđenih mišića. Poslije svakog napornog treninga i natjecanja osjeća se krutost i zamor u mišićima kao posljedica biokemijskih procesa u mišićima (nakupljanje štetnih tvari) i sitnih ozljeda mišićnih i ligamentarnih struktura. Sportskim su ozljedama ugrožene i osobe koje se 2-3 puta tjedno rekreacijski bave nekim od sportova. Pravilnom sportskom masažom cijelog tijela postižemo sljedeće učinke:
o otkrivamo osjetljiva i oštećena područja i pospješujemo njhovo cijeljenje
o sprječavamo nasatanak ožiljaka
o pojačavamo cirkulaciju i provodimo površnu i duboku limfnu drenažu
o ublažavamo bol, napetosti mišića i zamor
o vraćamo mišićima gipkost i elastičnost
o ubrzavamo oporavak nakon vježbanja
o pojačavamo svijest o tijelu
o djelujemo relaksirajuće na psihu i tijelo.
Sl. 6. Manualna masaža
5. Mobilizacijske tehnike, manipulacije, istezanja i metode relaksacije
Tehnike manualne medicine vrlo su raširene u svijetu s trendom specifičnih metoda koje, osim ciljane mobilizacije i manipulacije pojedinih blokiranih segmenata, nastoje intervenirati i na mekim tkivima pomoću tehnika istezanja i vježbama. Prije samih tehnika manipulacije primjenjuju se tehnike opuštanja mišića manualnom masažom i limfnom drenažom ili hidroterapijom. Veoma se često kombinira i s ostalim terapijskim procedurama koje djeluju antiinflamatorno i analgetski (laser, ultrazvuk, elektroterapija) ili se taj učinak postiže blokadama neuromuskularnih struktura lokalnom primjenom anestetika i/ ili kortikosteorida. Taj je pristup doveo do poboljšanja učinkovitosti i duljine trajanja pozitivnog terapijskog učinka za razliku od klasičnih kiropraktičarskih manipulacija.
Brz način življenja, svakodnevni stres i konfliktne situacije pogoduju razvoju anksioznosti i drugih ozbiljnijih poremećaja ponašanja što može utjecati i na organske poremećaje, poput povišenog krvnog tlaka, povišenog šećera i masnoća u krvi, gastritisa, poremećaja sna. Metode relaksacije omogućuju da se u vrlo kratkom vremenskom razdoblju opustimo i dovedemo tijelo u stanje relaksacije i ravnoteže. Učenje relaksacije i metoda opuštanja tehnike su koje se provode kroz autogeni trening i radi se individualno sa svakim pacijentom. Program se provodi pet do deset puta.
6. Zaključak
Fizioterapija se danas primjenjuje u gotovo svim kliničkim područjima. Tako je fizioterapeut redovni član stručnih medicinskih timova u ortopediji, reumatologiji, neurologiji, kardiologiji, pulmologiji, pedijatriji, kirurgiji i traumatologiji, onkologiji, ginekologiji i porodiljstvu te sportskoj medicini. Također, fizioterapija je vodeća djelatnost u specijalnim bolnicama za rehabilitaciju i rehabilitacijskim centrima. Uloga fizioterapeuta prepoznata je i u ustanovama socijalne skrbi, domovima umirovljenika, u zdravstvenom turizmu i sportskim klubovima.
Fizioterapija po definiciji liječenje je fizikalnim agensima poput topline, hladnoće, električne struje, ultrazvuka, magnetnog polja, lasera, pokreta... No fizioterapija je i mnogo više od liječenja fizikalnim agensima. Ona je nastojanje da se svim raspoloživim sredstvima vrati stanje tjelesne ravnoteže i pune funkcije kako sustava za pokretanje tako i cijelog organizma.
Ona je koliko znanost, toliko i umjetnost jer se bavi liječenjem bolesti, ali i očuvanjem zdravlja. Fizioterapeut, primjenjujući terapiju, osim što liječi određeno bolno stanje ili bolest, također pomaže pacijentu da uhvati korak s prirodnim ritmom vlastitog organizma te kako bi se stanje bez boli ili drugih nelagodnih stanja ustalilo i održalo.
Rehabilitacija kao postupak započinje prvom terapijskom seansom, ali ne završava posljednjom, već se prihvaćanjem uistinu zdravog načina življenja nastavlja kao stil i odrednica u životu pacijenta, ali i fizioterapeuta.
7. Literatura
1. http://www.scipion.hr/cl/6/fizioterapija-scipion-centar-za-fizioterapiju-i-fitness-rijeka
2. http://www.fizikalna-terapija.hr/?gclid=Cj0KEQjw5Z63BRCLqqLtpc6dk7gBEiQA0OuhsNGZj8IPuM_D-TKX0YVyBUMfswSI29_tx_GRVb0H8EaAuB78P8HAQ
3. http://www.scribd.com/doc/47500446/Fizikalna-skripta#scribd
4. http://www.tibia.hr/fizikalna_terapija.php
5. http://www.hkf.hr/%C5%A=tojefizikalnaterapija/tabid/113/default.aspx
6. http://www.fiziovita.com/
7. http://hertfordshirephysiotherapy.co.uk/physiotherapy/
8. http://physioandmore.ca/physiotherapy/
9. http://reha.hr/cms/elektroterapija
10. https://lookfordiagnosis.com/mesh_info.php?term=laser%20therapy&lang=1
Oznake: fizikalna medicina, fizikalna terapija.
komentiraj (0) * ispiši * #
PREGLED NEUROLOŠKOG BOLESNIKA (II. DIO)
Redoslijed pregleda neurološkog bolesnika:
1.stanje svijesti i kognitivne funkcije
2.moždani živci
3. motorički sustav
4. osjetni sustav
5. koordinacija
6.hod
3. Motorički sustav
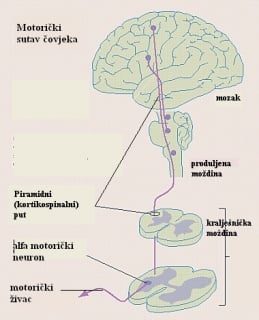
Uredna funkcija voljno inerviranih poprečno prugastih mišića ovisi o urednom funkcioniranju:
- motoričke kore u precentralnoj vijuzi frontalnog režnja mozga
-piramidnog (kortikospinalnog) puta, tj. aksona koji povezuju motoričku koru velikog mozga s alfa motoričkim neuronima kralješničke moždine i koji na razini produljene moždine križaju stranu
-alfa motoričkih neurona u kralješničkoj moždini (Slika 1.)
-perifernih živaca
-neuromišićnoj spojnici (Slika 2)
-mišićima
te djelomično i o funkciji malog mozga i ekstrapiramidnog sutava.
Slika 1. Motorički sustav čovjeka
Redoslijed pregleda neurološkog bolesnika
Slika 2. Neuromišićna spojnica
Prilikom pregleda motoričkog sustava ispitujemo:
• Mišićnu snagu
• Tonus
• Miotatske reflekse i
• Trofiku
3a. Mišićna snaga
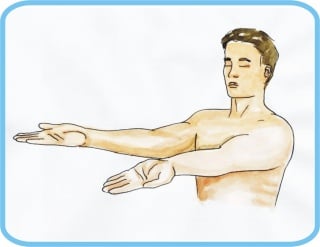
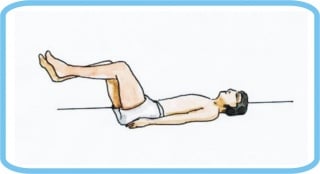
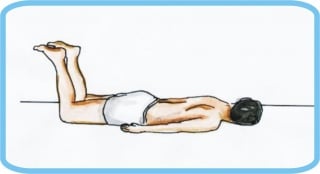
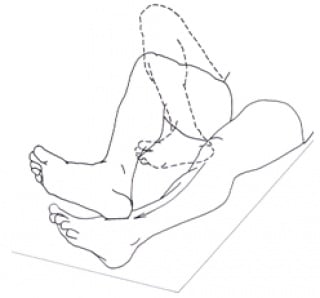
Ispitivanje snage mišića započinje orijentacijom o gruboj motoričkoj snazi i sposobnosti suprotstavljanja ekstremiteta djelovanju sile teže. U ispitivanju sposobnosti bolesnika da održava gornje ekstremitete protiv sile teže koristi se pozicijsko-supinacijski položaj ruku (slika 3) bolesnik drži ispružene i supinirane ruke uz zatvorene oči, poniranje i tonjenje ruke prema podlozi označava motoričku slabost), a za donje ekstremitete pokusi prema Mingazziniju i Barreu (slika 4. i slika 5.) pri kojima tonjenje nogu prema podlozi označava mišićnu slabost.
Slika 3. Pozicijsko-supinacijski položaj
Slika 4. Pokus po Mingazziniju
Slika 5. Pokus po Barreu
Motorička snaga svakog pojedinačnog mišića se ispituje se pokretanjem toga mišića protiv otpora ispitivača. Motorička snaga se stupnjuje od 0 do 5:
0 - označava potpuni gubitak mišićne aktivnost,
1 - vidljiva je kontrakcija mišića, ali ne dovoljna da pokrene ekstremitet u zglobu,
2 - mogućnost pokreta u zglobu, ali ne protiv sile teže,
3 - mogućnost pokreta protiv sile teže, ali ne i protiv otpora
4 - mogućnost pokreta protiv otpora, ali ne adekvatnog
5 - uredna motorička snaga
Slabost mišićne kontrakcije naziva se pareza, a potpuna nemogućnost izvođenja voljne mišićne kontrakcije plegija. Ovisno o slabosti udova razlikujemo monoparezu, koja označava motoričku slabost jednog ekstremiteta. Slabost polovice tijela naziva se hemipareza, dok se potpuna oduzetost polovice tijela naziva hemiplegija. Dipareza označava motoričku slabost obje ruke, dok parapareza označava motoričku slabost obje noge, a paraplegija njihovu potpunu oduzetost. Tetrapareza je naziv za motoričku slabost sva četiri ekstremiteta.
3b. Mišićni tonus
Mišićni tonus možemo definirati kao stanje refleksne, nesvjesne, trajne, djelomične kontrakcije mišića. I u relaksiranih mišića, u mirovanju, postoji stalan blagi stupanj napetosti. Tonus je najizraženiji u mišićima koji održavaju uspravan stav, dakle u antigravitacijskim mišićima, a to su fleksori ruku i ekstenzori nogu. Osim motoričkog i osjetni sustav ima utjecaj na tonus.
Tonus se ispituje na relaksiranim mišićima gdje ispitivač pasivno pokreće zglob oponašajući fiziološke kretnje u njemu ( najčešće su to ekstenzija i flesija u lakatnom i koljenskom zglobu). Otpor koji se prilikom toga osjeća naziva se tonus. Poremećaj mišićnog tonusa se može očitovati kao hipotonija ili kao hipertonus.
Hipotonijom označavamo stanja kada je otpor pasivnim kretnjama smanjen pa se ispitivani ekstremitet može staviti u nefiziološki položaj, a nastaje kao posljedica oštećenja alfa motoričkih neurona u leđnoj moždini ili perifernog živca. koji povezuje alfa motoričke neurone i mišiće.
Hipertonus se može očitovati kao spastičnost ili rigidnost.
Spastičnost je porast mišićnog tonusa koja nastaje kao posljedica oštećenja motoričkog korteksa ili piramidnog puta, a karakterizirana je otporom koji se javi na početku pasivne kretnje, ali u jednom trenutku naglo popusti (fenomen džepnog nožića). Ponekad je spastičnost tako izražena da nije moguće pasivno pokrenuti ekstremitet. Na palpaciju su spastični mišići tvrdi i napeti.
Rigidnost (rigor) je porast mišićnog tonusa koji nastaje kao posljedica ekstrapiramidnog sustava (npr. Parkinsonova bolest), a karakteriziran je jednakim otporom tijekom cijelog opsega pasivne kretnje.
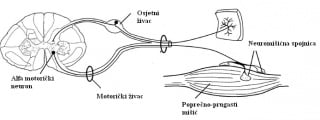
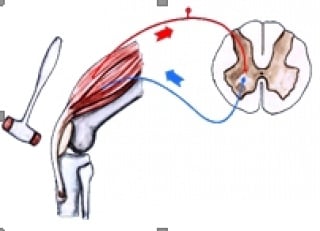
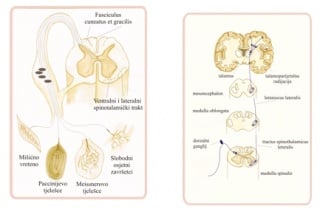
3c. Miotatski refleksi
Za normalan refleksni odgovor neophodan je neoštećen osjetni i motorički sustav koji čine refleksni luk (slika 6). Refleksi se dijele na miotatske (mišićni, duboki) i polisinaptičke (kožni, površinski).
Slika 6 Refleksni luk miotatkog refleksa
Ispitivanje refleksa ubraja se u najobjektivniji dio neurološkog statusa. Miotatski refleksi se u praksi ispituju kratkim odsječenim udarcem refleksnog batića po tetivi odgovarajućeg mišića (slika 7).
Slika 7. Ispitivanje miotaskih refleksa
Miotatski refleski su oslabljeni u bolestima alfa motoričkih neurona, motoričkog i osjetnog živca, neuromišićne spojnice kao i u bolestima samog mišića, dok su pojačani u bolestima motoričke kore i piramidnog puta.
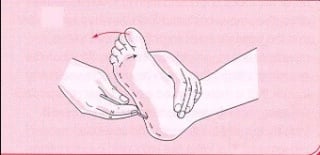
U polisinaptičke (površinske) reflekse spadaju: korealni, trbušni, refleks mekog nepca i ždrijela te plantarni refleks. U kliničkoj praksi je najprimjenjiviji plantarni refleks koji se izaziva povlačenjem tupog vrška igle po lateralnom dijelu tabana od pete prema prstima. Refleksni odgovor je sastoji u plantarnoj fleksiji prstiju (slika 8). U osobe s oštećenim piramidnim putovima koji povezuju motoričku koru i alfa motoričke neurone (npr. moždani udar ili multipla skleroza) prilikom izazivanja plantarnog refleksa umjesto plantarne fleksije prstiju dolazi do ekstenzije palca i lepezasto širenje ostalih prstiju (slika 9.) pa kažemo da je pozitvan Babinskijev znak.
Slika 8 Plantarni odgovor
Slika 9. Babinskijev refleks
Babinskijev refleks se ne može izazvati u zdravih ljudi, i među ostalima spada u tzv. patološke reflekse.
3d Trofika mišića
Trofika je izraz za kvantitet mišićne mase, a ocjenjujemo je promatranjem, palpacijom i mjerenjem opsega pojedinog mišića. Gubitak mišićne mase nazivamo, ovisno o stupnju gubitka, hipotrofijom ili atrofijom, a uvećanu mišićnu masu hipertrofijom. Hipotrofija nastaje kao posljedica oštećenja motoričkih neurona u kralješničkoj moždini, perifernog živca, mišića ili zbog neaktivnosti, dok se hipertrofija viđa u trajnog pojačanog korištenja određene skupine mišića u nekim zanimanjima (npr. sportaši, fizički radnici).
3. Osjetni sustav
Osjetni sustav čini dio živčanog sustava koji prenosi, prerađuje i prepoznaje osjetne podražaje s površine i unutrašnjosti tijela. Prijenos osjetnog podražaja kreće iz osjetnih receptora kože ili mišića (mišićno vreteno, Paccinijevo tjelešce, Meissnerovo tjelešce..) perifernim živcem do kralješničke moždine odakle se živčanim vlaknima penje do tjemenog dijela velikog mozga koji predstavlja glavni osjetni centar.
Slika 10. Put osjetnog podražaja od receptora do mozga
Osjet se dijeli na eksteroceptivni (površinski) osjet i propriroceptivni (duboki osjet).
Površinski osjet započinje u osjetnim organima kože i sluznica kao odgovor na vanjske podražaje i promjene okoline. Tri su glavne vrste tog osjeta:
• temperatura (toplo, hladno),
• bol i
• grubi dodir
Duboki (proprioceptivni) osjet čine:
• osjet položaja (posturalni osjet, statognozija)
• osjet kretanja (kinestezija)
• vibracija (paleoestezija)
• osjet duboke boli i pritiska
Osjet boli se ispituje na način da bolesnika koji ima zatvorene oči ubadamo oštrim i tupim dijelom igle i ispitujemo ga osjeća li podražaj kao tup ili oštar. Osjet temperature također ispitujemo na način da bolesniku, također sa zatvorenim očima na kožu primijenimo hladan podražaj (npr. metalni držak refleksnog batića) ili topli podražaj (npr. ispitivačevu podlakticu) i pitamo ga osjeti li podražaj kao topao ili hladan. Osjet kinestezije se ispituje na način da bolesnik zatvorenim očima pokuša odgonetnuti koji mu prst ispitivač dodiruje i kamo ga miče. Osjet vibracije se ispituje glazbenom ugađalicom koja se prislanja na kožu bolesnika i pita ga se kakva je kvaliteta osjeta koju osjeća.
Poremećaji osjeta mogu biti kvantitativni i kvalitativni.
Kvantitativni poremećaji osjeta su oni kod kojih je intenzitet osjeta povišen, smanjen ili je osjet potpuno izgubljen. Potpun gubitak svih kvaliteta osjeta naziva se anestezija, a samo smanjena kvaliteta hipestezija. Smanjen osjet boli nazivamo hipalgezijom, gubitak osjeta analgezijom, a povećan hiperalgezijom. Smanjen osjet vibracije nazivamo paleohipestezijom.
Kvalitativni poremećaji osjeta su oni kod kojih je kvaliteta osjeća oštećena. U kvalitativne poremećaje spadaju parestezije (trnci) koje su subjektivni doživljaj bolesnika i javljaju se bez ikakvog vanjskog podražaja i disestezije gdje bolesnik npr. normalan dodir doživljava kao trnce ili bol.
4. Koordinacija
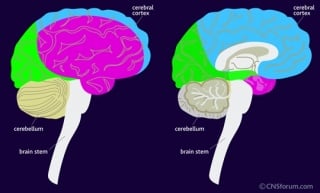
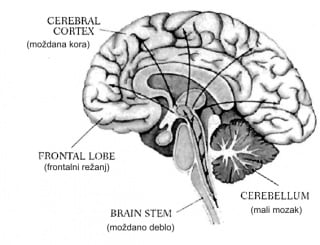
Koordinacija je složena senzomotorička funkcija koja je odgovorna za pravilno i pravodobno odvijanje motoričkih radnji. Centrom koordinacije se smatra mali mozak (slika 11 ), iako je za urednu koordinaciju potrebna i uredna koordinacija dubokog osjeta.
Slika 11. Prikaz mozga (encephalon) s položajem malog mozga
Ispitivati možemo koordinaciju trupa te koordinaciju ekstremitetima. Za oštećenja malog mozga je karakteristično da se prilikom ispitivanja koordinacije oštećenje vidi neovisno o tome ima li bolesnik otvorene ili zatvorene oči, no kod oštećenja dubokog osjeta karakteristično je pogoršanje simptoma kada se pokusi koordinacije vrše zatvorenim očima.
Koordinacija trupa se ispituje postavljanjem bolesnika u tzv. Rombergov položaj, u kojem bolesnik stoji uspravno s priljubljenim stopalima i ispruženim rukama prema naprijed. Bolesnik s oštećenjem malog mozga se u Rombergovu položaju ruši prema strani oštećenja malog mozga i pri otvorenim očima dok se bolesnik s oštećenjem dubokog osjeta ruši kada mu se naredi da zatvori oči.
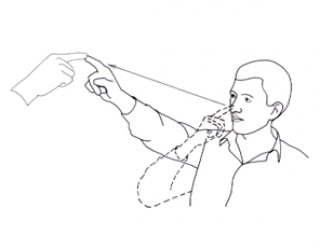
Koordinacija ruku se ispituje testom prst-nos-prst u kojem bolesnik vrhom kažiprsta dotiče vrh svojeg nosa, a zatim ispitivačev prst (slika 12), a koordinacija nogu testom peta-koljeno gdje ispitanik petu jedne noge postavlja na koljeno druge i povlači petu po potkoljenici sve do stopala (slika 13 ). Oba testa se radi pri otvorenim i zatvorenim očima bolesnika, a oštećenje se vidi kada bolesnik ne može pogoditi nos, odnosno koljeno. Ukoliko su poteškoće vidljive i pri otvorenim i pri zatvorenim očima onda se radi o oštećenju malog mozga, a ako su vidljive samo pri zatvorenim očima onda se može zaključiti da se radi o oštećenju dubokog osjeta.
Slika.12. Test prst-nos-prst
Slika. 13.Test peta koljeno
5. Hod
Uspravan stav i hod zahtijevaju aktivnost motoričkog i osjetnog dijela živčanog sustava čovjeka. Prilikom pregledavanja bolesnika ispituje se sposobnost hodanja prema naprijed, sposobnost hodanja na prstima i petama te tandem hod gdje se od bolesnika traži da hoda po crti stavljajući nogu ispred noge dodirujući pritom petom prste prethodne noge.
Poremećaji hoda se vide kod oštećenja motoričkog i osjetnog sustava te koordinacije. Neke od najčešćih poremećaja hoda su:
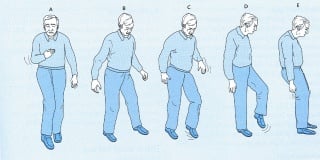
a) Spastični hod se najčešće vidi nakon preboljelog moždanog udara. Hod je pri pokušaju koračaja prema naprijed praćen cirkumdukcijom paretične noge zbog spastičnosti ekstenzornih mišića tako da fleksija u koljenu nije moguća. Istostrana ruka je flektirana u laktu.
b) Cerebelarna ataksija je praćena smetnjama hoda gdje bolesnik hoda na širokoj osnovi kao da je 'pijan'.
c) Senzorna ataksija je također karakterizirana hodom na širokoj osnovi, bolesnik pri hodu gleda u noge, smetnje hoda se pogoršavaju pri zatvorenim očima te bolesnik pri hodu odiže noge od stopala.
d) Peronealna lezija (pijetlov hod) je vidljiv kod oštećenja peronealnog živca koji inervira mišiće koji dorziflektiraju stopalu tako da bolesnik ne može stati na petu te prilikom hoda flektira nogu u koljenu i kuku i visoko odiže stopalo od podloge.
e) Hod u parkinsonizmu je karakteriziran sitnim koracima uz izrazito pognuto držanje tijela, kretnje rukama su reducirane.
Slika 14 Poremećaji hoda a) hemiplegija b) cerebelarna ataksija c) senzorna ataksija d) lijevostrano oštećenje peronealnog živca e) parkinsonizam
INTRACEREBRALNO KRVARENJE
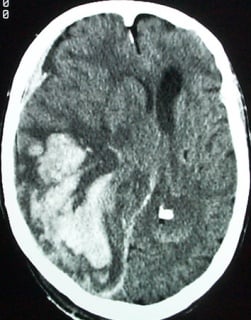
Hipertenzivno krvarenje
Hipertenzija je najčešći uzrok netraumatskog intracerebralnog krvarenja. Većina hipertenzivnog intracerebralnog krvarenja nastaje na predilekcijskim mjestima zbog dugačkih perforantnih arterija koje su najosjetljivije na povišen krvni tlak. Ta predilekcijska mjesta uključuju bazalne ganglije, talamus, pons i mali mozak.
Klinička slika
Hipertenzivno krvarenje se događa bez upozorenja, najčešće dok je pacijent budan. Glavobolja se javlja u 50% slučajeva i često je praćena povraćanjem. Pacijenti imaju povišen krvni tlak. Neurološka simptomatika ovisi o mjestu krvarenja. Neurološki oporavak je spor, no često može biti vrlo dobar ako dođe do resorpcije krvi.
Ako se dogodi masivno hipertenzivno krvarnje, ono može rupturirati kroz moždano tkivo u moždane ventrikle, kada je fatalan ishod čest zbog hernijacije.
Liječenje
Kirurški postupci
a) Cerebelarna dekompresija – ova metoda se najčešće koristi kod cerebelarnih hematoma zbog velike opasnosti od hernijacije.
b) Cerebralna dekompresija – koristi se kod površnih velikih hematoma kada postoji opasnost od hernijacije.
Medikamentozno liječenje
Antihipertenzivni lijekovi, no tlak se ne smije prejako spuštati (dijastolički tlak oko 100 mmHg)
Drugi uzroci intracerebralnog krvarenja
Traumatsko krvarenje
Intracerebralno krvarenje je česta posljedica traume glave. Razlikujemo subduralno krvarenje i epiduralno krvarenje. Kod epiduralnog krvarenje je karakterizirano gubitkom svijesti iza kojeg slijedi uredan period te zatim ponovno nastaju neurološki simptomi u vidu glavobolje, poremećaja svijesti i neuroloških ispada. Zato je sve bolesnike s traumom glave i gubitkom svijesti potrebno opservirati. Najčešća lokacija traumatskog krvarenja u moždano tkivo su temporalni i frontalni režnjevi.
Epiduralni hematom
Subduralni hematom
Vaskularne malformacije
Krvarenje iz AV malformacija može biti ili intracerebralno ili subarahnoidalno. AV malformacije se najčešće prezentiraju epileptičkim napadima i tada su antikonvulzivi lijek izbora. Dijagnoza se postavlja digitalnom subtrakcijskom angiografijom, a liječenje je kirurško ili endovaskularno.
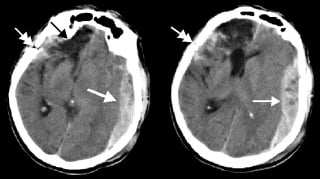
Subarahnoidalno krvarenje (SAH)
Spontani (netraumastski) SAH najčešće nastaje zbog rupture arterijske aneurizme ili rjeđe AV malformacije. Ruptura aneurizme najčešće se događa između 50-60-te godine života, podjednako kod muškaraca i žena. Intrakranijske aneurizme najčešće su prirođene.
Klinički simptomi
Klasična prezentacija SAH-a je naglo nastala glavobolja, izrazito jaka tako da pacijent tipično kaže da mu je to najgora glavobolja u životu. Odsustvo glavobolje isključuje dijagnozu SAH-a. Gubitak svijesti na početku je čest, kao i povraćanje i ukočenost vrata. Najznačajnije obilježje glavobolje da je nova i drugačija od svih do sada, a od bolesnika se često dobije podatak da su imali slične glavobolje nekoliko tjedana prije nastanka SAH-a. Drugi simptomi ovise o mjestu i opsegu krvarenja. Potrebno je znati da lezija živca okulomotorijusa (široka zjenica) govori u prilog postojanja aneurizme.
Dijagnostički postupak
Metoda izbora za postavljanje dijagnoze SAH-a je CT mozga, koji pokazuje krv u subarahnoidalnom prostoru, ali u oko 10% slučajeva CT je negativan i tada je indicirana lumbalna punkcija koja pokazuje krvav likvor. Kada se postavi dijagnoza SAH-a odmah se pristupa digitalnoj subtrakcijskoj angiografiji da se dokaže postojanje aneurizme kako bi se postupilo odgovarajućem liječenju – kirurškom ili endovaskularnom.
SAH
Komplikacije subarahnoidalnog krvarenja
1. Reruptura aneurizme i ponovni SAH
2. Prodor krvi u parenhim mozga
3. Arterijski vazospazam s posljedičnom ishemijom
4. Hidrocefalus
5. Epileptički napadaji
MOŽDANI UDAR (MU)
Moždani udar je sindrom karakteriziran akutnim nastankom neurološkog deficita koji traje najmanje 24 sata, a posljedica je fokalnog zahvaćanja CNS-a zbog poremećaja u cerebralnoj cirkulaciji. To je jedan od najčešćih uzroka smrti. Može nastati kao poslijedica ishemije ili hemoragije. Ishemija je odgovorna za MU u 2/3 slučajeva, a hemoragija u 1/3 slučajeva.
Jedna je od glavnih karakteristika moždanog udara da nastaje naglo, akutno. Neurološki deficit može biti potpun na samom početku (embolički MU) ili može napredovati od nekoliko sekundi do nekoliko sati (trombotički MU, cerebralno krvarenje). Drugo glavno obilježje MU-a je da traje duže od 24 sata. Ako simptom prestane unutar 24 sata (najčešće u trajanju od 30 minuta) onda ga nazivamo tranzitorna ishemička ataka (TIA). Bolesnike s TIA-om je važno prepoznati jer će jedna trećina bolesnika razviti MU u slijedećih 5 godina. Treća glavna karakteristika su fokalni simptomi i znakovi koji nastaju kao posljedica prestanka cirkulacije u određenoj krvnoj žili.
Cerebralna cirkulacija
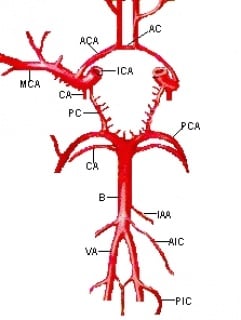
Prednja cerebralna cirkulacija koja krvlju opskrbljuje veći dio cerebralnog korteksa i subkortikalne bijele tvari, bazalne ganglije, capsulu internu te se sastoji od prednjih cerebralnih arterija (a. Cererbi anterior) i srednjih cerebralnih arterija (a. Cerebri media) koje nastaju iz unutrašnje karotidne arterije (a. Carotis interne). Stražnja cerebralna cirkulacija krvlju opskrbljuje moždano deblo, mali mozak, talamus te dijelove okcipitalnih i temporalnih režnjeva. Stražnja cirkulacija se sastoji od bazilarne arterije (a. Basilaris) s ograncima, koja nastaje iz dvije vertebralne arterije (a. Vertebralis) a dijeli se u dvije posteriorne arterije (a. Cerebri posterior). Prednja i stražnja cerebralna cirkulacija su povezane preko stražnjih komunikantnih arterija (a. Communicans posterior).
Krvne žile mozga: ACA prednja cerebralna arterija, MCA srednja cerebralna arterija, ICA unutrašnja karotidna arterija, PC stražnja komunikantna arterija, PCA stražnja cerebralna arterija, B bazilarna arterija, VA vertebralna arterija
Ishemički MU
Ishemija nastaje kao posljedica prekida krvotoka u mozgu zbog čega nastaje manjak dostave glukoze i kisika neuronima te njihova smrt. Dva patogenetska mehanizma mogu dovesti do ishemije: tromboza i embolija. Dvije trećine ishemičkog MU je uzrokovano trombozom, a jedna trećina embolijom. Tromboza dovodi do MU okluzijim krvne žile na samom mjestu gdje je nastao tromb, dok embolija dovodi do okluzije krvne žile kada se tromb orkine i otputuje dalje, distalno te začepi krvnu žilu. Time je jasno da se kod trombotičkog MU simptomi mogu razvijati progresivno dok su kod embolije najčešće maksimalni na samom početku.
Postoje brojni poremećaji krvi, krvnih žila i srca koji mogu dovesti do cerebralne ishemije. To su ateroskleroza, arterijska hipertenzija, hiperlipidemija, šećerna bolest, upalne promjene krvnih žila (vaskulitisi), stenoza ili diseksija karotidnih i vertebralnih arterija, korištenje droga (kokain, amfetamini, heroin), migrena, tromboza venskih sinusa, srčani trombi, poremećaji srčanog ritma (fibrilacija atrija), endokarditisi, trombocitoza, hiperkoagulabilna stanja.
Krvna opskrba mozga (Plavo ACA, zeleno PCA, ljubičasto MCA)
Senzorni i motorni homunkulus
Infarkt u području glavnih cerebralnih arterija:
A) Prednja cerebralna arterija
Sindrom prednje cerebralne arterije se prezentira s kontralateralnom hemiparezom, s time da je noga zahvaćena više od ruke, postoji i kontralateralni ispad osjeta, te može postojati smetnja mokrenja.
B) Srednja cerebralna arterija
Ako je zahvaćen gornji ogranak simptomi će biti: kontralateralna hemipareza u kojoj će lice i ruka biti zahvaćeni jače nego noga te konztralateralni senzorni ispad. Ako je zahvaćena dominantna hemisfera biti će prisutna i motorna afazija.
Ako je zahvaćen donji ogranak simptomi će biti: kontralateralna homonimna hemianopsija, osjetni ispad, ako je zahvaćena dominantna hemisfera senzorna afazija. Ako je zahvaćena nedominantna hemisfera može se javiti akutno smeteno stanje.
Ako je zahvaćena srednja cerebralna arterija prije grananja onda nastaju udruženi simptomi.
C) Stražnja cerebralna arterija
Ishemija u području ove arterije rezultirat će kontralateralnom homonimnom hemianopsijom.
D) Bazilarna arterija i njezini ogranci
Simptomi oštećenja bazilarne arterije ili njenih ogranaka obuhvaćaju dvoslike, nistagmus, vertigo, periferne faciopareze,vertigo, difagiju, glosoparezu, ukriženu hemiparezu (kada je jedan ili više kranijskih živaca zahvaćeno s jedne strane uz hemiparezu kontralateralne strane).
Lakunarni infarkt
Lakunarni infarkt nastaje kao posljedica okluzije malih dubokih perforantnih arterija kao posljedica dugotrajne arterijske hipertenzije. Kako ove krvne žile opskrbljuju bazalne gangliije i kapsulu internu (ogranci srednje cerebralne arterije), talamus (ogranci stražnje cerebralne arterije) i pons (ogranci bazilarne arterije) infarkti su mali u opsegu i često mogu proći neprimijećeni. Ako se klinički manifestiraju, imaju karakterističnu kliničku sliku tako da se lako prepoznaju. Najčešće se javljaju čisti motorički ili senzorni deficit.
Pristup bolesniku s moždanim udarom
Anamneza
Kod bolesnika s MU potrebno je zabilježiti postoje li prijašnje cerebrovaskularne bolesti, TIA, aretrijska hipertenzija, šećerna bolest srčane bolesti, artimije, poremećaji koagulacije. U žena postoji li uporaba oralnih kontraceptiva. U svih bolesnika je potrebno pitati postoji li konzumacija duhana ili alkohola.
Potrebno je zabilježiti točno vrijeme nastanka simptoma, da li su simptomi bili najjači na samom početku nastanka ili su se progresivno razvijali u nekoliko minuta ili sati te zabilježiti koje lijekove bolesnik uzima.
Fizikalni pregled
U pregledu posebnu pozornost treba obratiti na tlak, puls, pregled očne pozadine, šumovi nad karotidama, aritmije ili šum na srcu te učiniti detaljan neurološki pregled.
Obrada
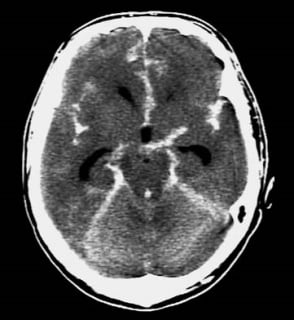
Kompletna krvna slika, sedimentacija, glukoza, lipidogram, serološki test za sifilis, EKG, CT ili MR mozga, ultrazvuk krvnih žila vrata, UZV srca.
Kod CT mozga ishemija izgleda kao hipodenzna zona koja prati opskrbno područje određene krvne žile.
CT mozga kod bolesnika s MU
Liječenje
U akutnom zbrinjavanju bolesnika s ishemijskim MU potrebno je kontrolirati krvni tlak, koji se u prvih 48-72 sata ne smije previše snižavati, glikemiju te održavati normalnu tjelesnu temperaturu. Bolesniku je odmah potrebno dati antiagregacijsku terapiju (300 mg acetilsalicilne kiseline).
Ako je bolesnik došao u prva tri sata te zadovoljava kriterije može se dati intravenska tromboliza kojom se otapa krvni ugrušak. Kod trombotičkog moždanog udara ne daje se antikoagulacijska terapija. Ona je indicirana samo kod embolijskog MU ako se identificiraju mogući izvori embolusa te kod diskecije karotidne ili vertebralne arterije.
U sekundarnoj prevenciji moždanog udara daje se Andol 100 mg, regulira se krvni tlak te snižava vrijednost kolesterola i triglecerida ukoliko su povišene. Također je bitna striktna kontrola šećera kod bolesnika sa šećernom bolesti. Ako se nađe stenoza karotide značajnog stupnja pristupa se operacijskom zahvatu ili postavljanju stenta.
Demijelinizacijske bolesti središnjeg živčanog sustava
Definicija demijelinizacijskih bolesti
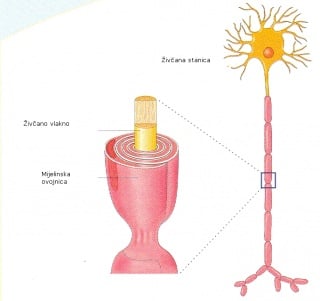
Demijelinizacijske bolesti nastaju zbog oštećenja mijelinske ovojnice. Mijelinska ovojnica je kao što joj samo ime kazuje omotač koji obavija živčana vlakna i ima vrlo važnu ulogu u živčanom sustavu (Slika 0.1).
Slika 0.1 živčano vlakno i mijelinska ovojnica
Mijelinska ovojnica osim što ima ulogu zaštite živčanog tkiva ima još jednu vrlo važnu ulogu – omogućuje vrlo brzo širenje električnog impulsa živčanim vlaknom. Živčani (električni ) impuls se živčanim vlaknom koje ima neoštećenu mijelinsku ovojnicu širi vrlo velikom brzinom, što omogućuje normalno funkcioniranje čovjeka. Kada je ovojnica oštećena brzina širenja živčanog impulsa je vrlo usporena ili se širenje živčanih impulsa osobito impulsa visoke frekvencije prekida, te tada nastaju različiti neurološki ispadi.
Mijelinska ovojnica obavija živčano vlakno u perifernom i središnjem živčanom sustavu.
Demijelinizacijske bolesti su ona patološka stanja kod kojih dolazi do oštećenja mijelinske ovojnice koja obavija živčana vlakna u mozgu i leđnoj moždini ili na perifernim živcima.
Vrste demijelinizacijskih bolesti
Demijelinizacijske bolesti se dijele na one koje zahvaćaju središnji živčani sustav (mozak i kralježnična moždina) i na demijelinizacijske bolesti koje zahvaćaju periferni živčani sustav. Aksoni središnjeg živčanog sustava sa svojim mijelinskim ovojnicama čine bijelu tvar središnjeg živčanog sustava i povezuju različite dijelove mozga ili mozak i leđnu moždinu. Oni predstavljaju ciljno mjesto oštećenja u demijelinizacijskim bolestima središnjeg živčanog sustava.
Demijelinizacijskih bolesti središnjeg živčanog sustava
Demijelinizacijske bolesti središnjeg živčanog sustava mogu biti različitog uzroka. Kako su demijelinizacijska oštećenja proširena po dijelovima velikog mozga i kralježnične moždine te se često za njihov opis koristi dijagnoza „encephalomyelitis disseminata“. To je oznaka upalnih demijelinizacijskih oštećenja koja mogu biti različitog uzroka npr multiple skleroze, upale krvnožilnog zida (vaskulitis), borelioze, sarkoidoze, ADEM-a i dr.
Obzirom na nastanak, demijelinizacijske bolesti se dijele na
§ nasljedne i stečene, a obzirom na samostalnu pojavu ili pojavu u sklopu neke druge bolesti dijele se na
§ primarne i sekundarne,
a prema razvoju demijelinizacijskog oštećenja (naglog ili postupnog), mogu biti
§ akutne ili kronične.
Među demijelinizacijskim bolestima najčešća je multipla skleroza.
A. Multipla skleroza
Multipla skleroza je najčešća primarna kronična demijelinizacijska bolest. To je upalna kronična demijelinizacijska bolest središnjeg živčanog sustava. Većinom se javlja u mladih osoba a uzrok bolesti nije poznat. Multipla skleroza se ubraja u autoimune bolesti, a to su ona stanja u kojima imunološki sustav, koji u normalnim okolnostima služi za obranu organizma od bakterija, virusa i ostalih štetnih utjecaja izvana, u neke osobe iz nepoznatog razloga, počinje napadati pojedine dijelove vlastitog organizma npr. mijelinsku ovojnicu. Osim multiple skleroze u primarne kronične demijelinizacijske bolesti ubraja se i optički ili retrobulbarni neuritis (gubitak vida na jednom ili oba oka uzrokovanim demijelinizacijskim otećenjem vidnog živca), transverzalni mijelitis (upalne promjene kralježnične moždine), optički neuromijetis (demijelinizacijska bolest koja zahvaća optičke živce i kralježničnu moždinu),ADEM (akutni diseminirani encefalomijelitis) koji može biti jednokratna bolest a rjeđe se može i ponavljati i tako biti vrlo slične multiploj sklerozi.
Uzroci, mehanizam nastanka i učestalost multiple skleroze
B. Uzroci
Uzroci većine primarnih demijelinizacijskih bolesti nisu poznati.
Smatra se da je pojava multiple skleroze rezultat međudjelovanja genetskih i čimbenika okoline.
Čimbenici koji utječu na razvoj multiple skleroze
Smatra se da bolest nastaje u osoba s nasljednom sklonosti za bolest ali i djelovanjem nekog vanjskog čimbenika. Na genetsku dispoziciju za razvoj multiple skleroze ukazuje češća pojava bolesti u pojedinim obiteljima.
C. Učestalost multiple skleroze
Multipla skleroza je bolest koja se u 70% bolesnika javlja između 20 i 40 godine života i to najčešće između 20 i 30, a rijetko se pojavljuje prije 10 i poslije 60 godine. Bolest se javlja dva puta češće u žena nego u muškaraca, no bolest u muškaraca češće ima teži klinički tijek.
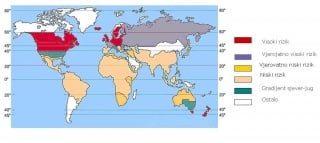
Multipla skleroza je bolest bijelaca, pa se prevalencija bolesti (broja oboljelih na 100 000 stanovnika) povećava s udaljenošću od ekvadora.
Područja sa visokom prevalencijom bolesti su ona koja imaju 30-60 oboljelih na 100 000 stanovnika, sa srednjom prevalencijom 5-15 na 100 000 stanovnika i sa niskom prevalencijom <5 (manje od 5 oboljelih ) na 100 000 stanovnika.
Slika 0.2 Rasprostranjenost multiple skleroze u svijetu
Epidemiološka istraživanja u Hrvatskoj ukazuju na veliki rizik javljanja bolesti u području sjeverozapadne Hrvatske a stopa bolesti opada prema jugoistoku. Gorski Kotar područje Čabra je regija gdje je multipla skleroza osobito česta - prevalencija je 1991.g, iznosila 117,9/100.000 stanovnika te se smatra žarišnim područjem. Slično je sa susjednom Ribnicom u Sloveniji. Takva se učestalost tumači činjenicom da su ta područja bila u prošlosti nastanjena germanskim stanovništvom za koje se smatra da ima veću genetsku dispoziciju za nastanak multiple skleroze.
Koji su simptomi i klinički oblici multiple skleroze
Multipla skleroza (MS) se dijagnosticira na temelju tipičnih kliničkih simptoma, a potvrđuje se dijagnostičkim pokazateljima:
Ř magnetska rezonancija (MR mozga i vratne kralježnice),
Ř nalaz likvora (moždane tekućine) i
Ř vidni evocirani potencijali (VEP).
Ovi dijagnostički pokazatelji se nazivaju paraklinički kriteriji.
Multipla skleroza se dijagnosticira na temelju kliničkih i parakliničkih kriterija
D. Simptomi multiple skleroze
Najvažniji za dijagnozu multiple skleroze jesu klinički simptomi koji su karakteristični za tu bolest. U početnoj fazi bolesti to su najčešće smanjenje vida na jednom oku s popratnom boli pri pokretanju oka i promjenom osjeta boje koje se naziva optički ili retrobulbarni neuritis.
Nerijetko se kao prvi simptomi multiple skleroze javljaju poremećaji osjeta kao što su trnjenje, ili gubitak osjeta u pojedinim dijelovima tijela, potom poremećaji ravnoteže primjerice nestabilnost u hodu i stajanju (simptomi od strane malog mozga), nespretnost pri pokušaju pisanja ili uzimanja nekih stvari i sl. Vrlo je čest rani simptom multiple skleroze motorička slabost u jednom ili više ekstremiteta. Nazivamo ih parezama. Pareza može zahvatiti jedan ekstremitet npr. ruku ili nogu, ako zahvaća oba ekstremiteta na jednoj strani tijela naziva se hemipareza, parapareza je naziv za slabost u donjim udovima, a tetrapareza ako motorička slabost zahvaća sva četiri ekstremiteta. Kako je multipla skleroza bolest središnjeg živčanog sustava, motorička slabost je praćena povišenim mišićnim tonusom. To se očituje smanjenom elastičnošću, ukočenosti oslabljenog jednog ili više ekstremiteta, kojeg nazivamo spastičnost. Zbog toga nazivu pareza pridajemo i oznaku spastičnost tj govorimo o spastičnoj parezi ili ako su zahvaćeni slabošću donji udovi govorimo o spastičnoj paraparezi. Takav bolesnik ima obično vrlo živahne reflekse na mišićima oslabljenog ekstremiteta. Takvi simptomi ukazuju na poremećaj u središnjem živčanom sustavu koji se ne javlja samo u multiploj sklerozi nego i u različitim drugim neurološkim bolestima, no specijalist neurolog će po načinu javljanja i popratnim znacima posumnjati da se radi o multiploj sklerozi.
U nekih bolesnika prvi simptomi bolesti karakterizirani su znacima oštećenja moždanog debla.
Moždano deblo je poseban dio mozga gdje se nalaze jezgre moždanih živaca (živci koji pokreću oči, pomoću kojih doživljavamo osjet na licu, jezgre odgovorne za mišiće na licu, jezgre slušnog živca i živca odgovornog za ravnotežu). U takvih bolesnika simptomi mogu biti vrtoglavica, pojava dvoslike ili ritmičkih trzaja očnih jagodica (nistagmus).
Rjeđe su prvi simptomi multiple skleroze poremećaji mokrenja primjerice nemogućnost duljeg zadržavanja mokraće (urgentna inkontinencija) ili retencija tj. nemogućnost započinjanja mokrenja ili izmokravanja, naravno ako nisu vezani uz aktualnu upalu mokraćnog mjehura.
Pojava opisanih simptoma koji se nazivaju i simptomima neurološkog ispada mora trajati barem 24 sata da bi se mogli svrstati u kategoriju simptoma koji mogu ukazivati na multiplu sklerozu i između pojedinih simptoma mora proći najmanje mjesec dana da bi mogli upućivati na simptome vezane uz multiplu sklerozu.
Poneki bolesnici zajedno s ranije navedenim simptomima ili neovisno od njih mogu imati vrlo karakteristične, kratkotrajne, naglo nastale simptome (nazivaju se i iritativni simptomi). Takvi simptomi su primjerice Lhermitov znak koji označava osjećaj strujanja niz tijelo pri sagibanju glave. Taj simptom nastaje zbog pojačane osjetljivost mehanoreceptora u području vratne kralježnične moždine i ukazuje na prisutnost demijelinizacijskog oštećenja u vratnoj kralježničnoj moždini. Utthofov fenomen označava pojavu zamagljenosti vida prilikom zagrijavanja tijela, npr sportskom aktivnošću. Ta je pojava karakteristična za oštećenje mijelinske ovojnice vidnog živca Pojava kratkotrajnih spazama mišića, ili pojava paroksizmalne boli kao npr neuralgija živca trigeminusa u mlađe osobe, pojava kratkotrajnih grčeva u mišićima lica (hemifacijalni spazam, miokimije) ako se javljaju u osobe mlađe životne dobi mogu ukazivati na multiplu sklerozu.
U kasnijem stadiju bolesti kliničkom slikom dominira motorička slabost u donjim udovima, nestabilnost u hodu, tremor u rukama, smetnje mokrenja karakterizirane urgentnom inkontinencijom ili retencijom.
E. Kako se multipla skleroza klinički manifestira?
Relapsno remitirajući oblik multiple skleroze
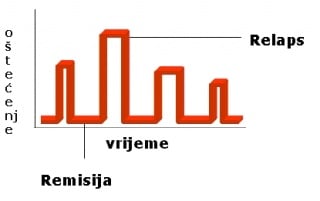
Simptomi se u multiploj sklerozi javljaju obično s jednim ili više manjih simptoma koji se mogu spontano povući nakon 24 sata ili nakon duljeg vremena najčešće nakon dva do tri tjedna. Zbog takvog spontanog povlačenja simptoma bolesnici se često i ne javljaju liječniku u početku bolesti. No ponekad su simptomi intenzivnijeg karaktera i mogu se povući tek nakon primjene liječenja. Obično se simptomi najčešće druge lokalizacije javljaju nakon dva ili više mjeseci, a ponekad i nakon više godina. Takav klinički tijek multiple skleroze je najčešći i naziva se relapsno remitirajući tijek bolesti (R-R MS), baš zbog tog karakterističnog javljanja i povlačenja simptoma bolesti (slika 0.3). Relaps (šub, pogoršanje) je razdoblje u kojem dolazi do pojave neuroloških simptoma. Takav relapsno remitirajući tijek bolesti u kojem se simptomi pojavljuju, traju određeno vrijeme i zatim se, barem u početku najčešće u potpunosti povlače javlja se u 80 do 90% bolesnika s multiplom sklerozom. Težina simptoma tijekom relapsa varira od blagih do vrlo teških. Učestalost relapsa je također individualna, no prosjekom se smatra jedan do dva relapsa u jednu do dvije godine.
Slika 0.3 Grafikon pokazuje karakteristični razvoj multiple skleroze s pojavom simptoma (relapsi) njihovom regresijom i često osobito u početku potpunim kliničkim oporavkom
Remisija je razdoblje u kojem bolesnik nema ozbiljnijih neuroloških simptoma iako umor ili trnci mogu biti prisutni. Iako iza svakog relapsa može doći do potpunog oporavka neuroloških ispada, u dijela bolesnika nakon relapsa zaostaju manja neurološka oštećenja, ispadi koji se s vremenom , s pojavom novih relapsa povećavaju i uzrokuju manja ili veća oštećenja pojedinih funkcija organizma, najčešće funkcije kretanja, vida, kontrole sfinktera i dr..
Budući da niti jedan od kliničkih ili parakliničkih pokazatelja zasebno nije dovoljan da bi se postavila dijagnoza multiple skleroze, često se nakon prvog relapsa ne može reći radi li se kod bolesnika o multiploj sklerozi, nego je potrebno praćenje. Najpoznatiji kriteriji koji se upotrebljavaju u dijagnosticiranju multiple skleroze su McDonaldovi kriteriji. Kriteriji se temelje na kliničkim simptomima koji moraju zadovoljavati pojavu bolesti u različitim vremenskim periodima , a koji nastaju kao posljedica oštećenja različitih živčanih sustava (pravilo diseminacije oštećenja u vremenu i prostoru) .
Diseminacija u prostoru znači zahvaćanje različitih struktura središnjeg živčanog sustava, primjerice optičkog živca i kortikospinalnog puta, ev. i malog mozga, osjeta i sl. Diseminacija u vremenu znači pojavljivanje kliničkih simptoma ili novih oštećenja vidljivih magnetskom rezonancijom u različitim vremenskim periodima s najmanjim razmakom prema najnovijim pokazateljima od mjesec dana i trajanjem simptoma najmanje 24 sata.
Klinički simptomi koji se javljaju u multiploj sklerozi mogu dovesti do oštećenja vida, motorike, osjetnog sustava, ravnoteže i koordinacije, kontrole mokrenja i stolice, seksualnih funkcija, intelektualnih funkcija i dr. Važno je zapamtiti da nikada jedna osoba nema sve simptome, a također neki se simptomi javljaju češće u ranoj fazi bolesti dok se simptomi otežanog kretanja povećanog tonusa mišića u nogama, smetnje mokrenja i nestabilnost u hodu i stajanju češće javljaju u kasnijoj fazi bolesti . Objašnjenje pojedinih kliničkih simptoma koji se javljaju u multiploj sklerozi vidljivo je u tablici 1.
Sekundarno progresivni oblik bolesti (SPMS)
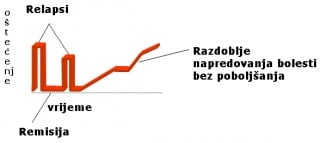
U 70 % bolesnika, a prema nekim istraživanjima u 90% neliječenih bolesnika bolest nakon kraćeg ili duljeg vremena prelazi u sekundarno progresivni oblik bolesti (SPMS). Dok relapsno remitirajući oblik bolesti odgovara upalnoj, demijelinizacijskoj i potencijalno reverzibilnoj fazi bolesti sekundarno progresivni oblik bolesti odgovara prijelazu u degenerativnu fazu bolesti kada je veći opravak simptoma nerealno očekivati. SPMS oblik bolesti karakterizira postupno progresivno kliničko pogoršanje bolesti u kojem se više nemogu prepoznati šubovi (relapsi) bolesti već se uočava postupno pogoršanje kliničkih simptoma (slika 0.4). Posljedica ovakvog nezaustavljivog napredovanja neuroloških simptoma je oštećenje živčanih vlakana.
Slika 0.4 Prikaz početnog relapsno remitirajućeg tijeka bolesti i prijelaz u sekundarno progresivni oblik bolesti. Više nema oporavka kliničkih simptoma, već se neurološki ispadi povećavaju
Njihovo oštećenje nastupa zbog dugotrajnog oštećenja mijelinske ovojnice koja prehranjuje živčano vlakno, a moguće je i izravnim utjecajem patološkog procesa na živčana vlakna.
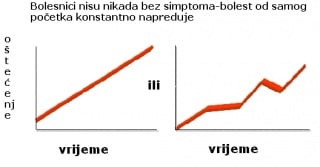
Primarno progresivan oblik multiple skleroze
Primarno-progresivni oblik multiple skleroze je znatno rjeđi i javlja se u oko 10% bolesnika. Ovaj je oblik bolesti karakteriziran stalnom progresijom neuroloških simptoma od samog početka bolesti bez relapsa. Češće se javlja u muškaraca i kod pojave bolesti poslije četrdesete godine života (slika 0.5).
Slika 0.5 Primarno progresivni oblik multiple skleroze
Podvrsta ovog oblika primarno progresivnog oblika bolesti je relapsno progresivan oblik bolesti koji se javlja u oko 5% bolesnika. Bolest je karakterizirana kontinuiranom progresijom neurološkog oštećenja od početka bolesti s povremenim pogoršanjima, relapsima s djelomičnim oporavkom neurološkog ispada (slika 0.6)
Slika 0.6 Relapsno progresivni oblik multiple skleroze
Multipla skleroza se može očitovati s nekoliko kliničkih oblika. Najčešći je relapsno remitirajući oblik (RRMS) koji pokazuje 80 do 90 % bolesnika.
Oko 80-90 % neliječenih bolesnika prelazi nakon kraćeg ili duljeg vremena u sekundarno progresivni oblik bolesti (SPMS).
Samo manji broj bolesnika zadržava relapsni oblik bolesti i tada se radi o benignoj ili dobroćudnoj multiploj sklerozi.
Oko 10 -15 % bolesnika pokazuje primarno progresivni oblik bolesti (PPMS), a oko 5% bolesnika pokazuje relapsno progresivni karakter bolesti (PRMS).
Posljednja dva oblika ne pokazuju odgovor na liječenje. Javljaju se češće u osoba u kojih se MS razvija nakon 40 godina života
Kako se dijagnosticira multipla skleroza?
Pojava kliničkih simptoma karakterističnih za MS koja se temelji na detaljno uzetoj anamnezi i neurološkom pregledu zahtjeva potvrdu kliničkih sumnji primjenom parakliničkih dijagnostičkih postupaka.
Paraklinički dijagnostički postupci su:
1. magnetska rezonancija (MR) mozga i vratne kralježnice,
2. ispitivanje vidnih evociranih potencijala (VEP) i
3. ispitivanje likvora s osobitim osvrtom na prisutnost oligoklonalnih traka imunoglobulina (IgG) u likvoru
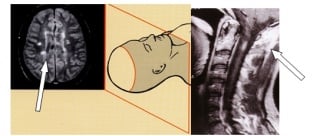
Slika 0.7. Slika MR-a mozga i vratne kralješnice - demijelinizacijska oštećenja označena strelicom
6. Liječenje multiple skleroze
Multipla skleroza je bolest nepoznatog uzroka, pa zbog toga pravo uzročno liječenje nije poznato. Iako još ne postoji lijek za multiplu sklerozu postoje razni lijekovi koji utječu na tijek bolesti, oporavak od relapsa i simptome multiple skleroze. U kombinaciji oni poboljšavaju kvalitetu života oboljelih osoba s mulitplom sklerozom. Kako je multipla skleroza bolest koja se razlikuje od osobe do osobe pa čak i u pojedine osobe u različitim vremenskim razdobljima bolesti, tako i liječenje nije isto u svakog bolesnika. Vrlo je važno imati dobar kontakt s liječnikom i medicinskim osobljem gdje se provodi liječenje. Također je važno pažljivo praćenje bolesnika kako bi se izbjegao razvoj degenerativne faze bolesti.
Lijekove koji se primjenjuju u bolesnika s multiplom sklerozom dijelimo na lijekove koji se daju u akutnoj fazi bolesti, dakle kada je nastao relaps ili šub bolesti. Nakon što se savladaju akutni simptomi odnosno relaps, u bolesnika se nastavlja liječenje imunomodulacijskim lijekovima koji imaju preventivno djelovanje, tj sprečavaju razvoj degenerativne faze bolesti.
Multipla skleroza praćena je različitim kliničkim simptomima koji smanjuju kvalitetan i normalan način života bolesnika, kao što su to ukočenost, trnci, problemi s mokraćnim mjehurom i stolicom te se za smanjenje tih simptoma primjenjuju lijekovi koje ubrajamo u tzv. simptomatsko liječenje.
F. Liječenje neurološkog pogoršanja (relapsa)
Kortikosteroidi su standardna terapija koje se daje za vrijeme relapsa.
U pulsnoj kortikosteroidnoj terapiji kortikosteroidi se daju najčešće intravenski u infuziji u dozi od 500mg /tijekom 7 dana ili 1000mg /3-4 dana mg dnevno. Nakon toga se obično nastavlja s malim dozama steroida kroz nekoliko dana, koji se uzimaju na usta, kako bi se spriječilo brzo ponavljanje simptoma zbog razvoja tzv. steroidne ovisnosti.
Budući da je jedna od nuspojava kod kratkotrajne primjene visokih doza kortikosteroida oštećenje želučana sluznice uz kortikosteroidnu terapiju se daju lijekovi koji štite želučanu sluznicu kao što su Peptoran ili Ranital. Kortikosteroidima mogu izazvati crvenilo u licu, prolazno povišenje krvnog tlaka i razine šećera u krvi, pojačano nakupljanje tekućine, nemir i nesanica, no te su nuspojave obično blage i prolazne. Dugotrajnu upotrebu kortikosteroida bi trebalo izbjegavati koliko je to moguće budući da može dovesti do ozbiljnijih nuspojava kao što su porast tjelesne težine, šećerna bolest, akne, osteoporoza (stanjivanje i pojačana lomljivost kostiju). Prema nekim preporukama terapiju visokim dozama kortikosteroida ne bi trebalo provoditi više od 3 puta godišnje, no u nekih bolesnika s čestim relapsima prisiljeni smo primjenjivati ih češće. Važno je da bolesnik tada usporedno uzima vitamin D 5000 jedinica dnevno i tablete kalcija.
Osim za liječenje relapsa kod multiple skleroze, kortikosteroidi se upotrebljavaju u liječenju drugih oblika primarnih demijelinizacija kao što je CIS-a i ADEMa u jednako visokoj dozi.
U rijetkih se bolesnika razvija alergička manifestacija na kortikosteroidnu terapiju ili ne dolazi do povlačenja relapsa.relapsa.
G. Što ako bolesnik ne reagira na kortikosteroide???
Tada se primjenjuju drugi postupci kao što je primjena plazmafereze, primjena imunoglobulina ili imunosupresivna terapijaterapija
Imunomodulacijsko liječenje – sprečavanje progresije bolesti
§ Avonex (interferon beta 1a)
§ Rebiff (interferon beta 1a)
§ Betaferon (interferon beta 1b)
§ Copaxone (glatiramer acetat)
§ Mitoxantron (novantron),
a u nekim zemljama Europe pridružen je
§ Tysabri (natalizumab)
Imunomodulacijsko liječenje pokazuje sljedeće pozitivne učinke u bolesnika s multiplom sklerozom:
• Smanjenje učestalosti i težine neurološkog pogoršanja (relapsa)
• Smanjenje broja oštećenja bijele tvari (lezija) vidljivih magnetskom rezonancijom
• Usporenje napredovanja bolesti i trajno neurološko oštećenje
Oznake: motorički sustav, osjetni sustav, koordinacija, hod, moždani udar, miomatski refleks, babinskijev refleks, intracelebralno krvarenje, Subarahnoidalno krvarenje (SAH), demijelinizacijske bolesti.
komentiraj (0) * ispiši * #
PREGLED NEUROLOŠKOG BOLESNIKA – I. DIO
ponedjeljak , 03.10.2016.Redoslijed neurološkog pregleda
1. stanje svijesti i kognitivne funkcije
2. moždani živci
3. motorički sustav
4. osjetni sustav
5. koordinacija
6. hod
1. Stanje svijesti i kognitivne funkcije
Razlikuje se četiri stupnja poremećaja svijesti
- zanesena svijest
- patološka pospanost ili somnolencija
- sopor ili prekomatozno stanje
- koma
U zanesenoj svijesti bolesnik pokazuje nezainteresiranost za okolinu, dremljiv je i teško održava kontakt s ispitivačem. Spontane kretnje se smanjuju.
Somnolencija je patološka pospanost iz koje se bolesnik može probuditi taktilnim i bolnim podražajima. Nakon buđenja može uspostaviti kratkotrajan i nepotpun kontakt s ispitivačem, no kontakt se brzo prekida jer bolesnik opet utone u san.
Sopor ili polukomatozno stanje je poremećaj svijesti u kojem bolesnik reagira samo na vrlo grube bolne podražaje. Soporozan bolesnik se ne budi spontano, ne uspostavlja se verbalni niti neverbalni kontakt s bolesnikom. Moguće je pomicanje noge ili ruke u krevetu ili obrambene kretnje.
Koma je stanje nesvjesti u kojem bolesnik ne odgovara na vanjske niti unutarnje podražaje niti iz kojeg se može razbuditi. Oči su zatvorene i boolesnik ih spontano ne otvara.
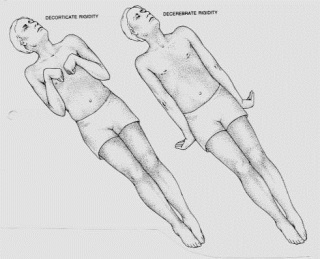
Klinički pokazatelji dubine poremećaja svijesti su disanje, veličina i oblik zjenica, te njihova reakcija na svjetlost (prisutnost refleksa na svijetlo jedan od najvažnijih elemenata razlikovanja metaboličkih i strukturalnih oštećenja mozga), pokreti bulbusa i motoričke funkcije. Kod bolesnika s težim poremećajem svijesti motoričke funkcije se ispituju reakcijama na bolne podražaje. Tada se gleda branili se bolesnik na bol, te postoje li karakteristični grčevi decerebracije ili dekortikacije.
Dekortikacija (lijevo) i decerebracija (desno)
Pregled bolesnika s poremećajem svijesti
Bolesnik s poremećenom svijesti predstavlja u svakodnevnoj kliničkoj praksi vrlo osjetljiv dijagnostički i terapijski problem. Otežana ili nemoguća komunikacija s bolesnikom upućuju ispitivača na pažljiv i savjestan pregled. Ako je moguće potrebno je uzeti detaljne heteroanamnestičke podatke. Neki manje ili više specifični simptomi u kliničkom statusu mogu ukazati na primarno neurološki uzrok poremećaja svijesti.
Najpoznatija i najčešće upotrebljavana ljestvica za utvrđivanje i evaluaciju stupnja poremećaja svijesti je Glasgowska ljestvica kome. Tu se pomoću kvantificiranog označavanja mjeri motorički i verbalni odgovor te otvaranje očiju
U kognitivne funkcije spadaju orjentacija u vremenu i prostoru, prepoznavanje, pažnja i računanje, pamćenje, govor, praksija (sposobnost planiranja određenih radnji)...
Poremećaj govora zbog oštećenja centara za govor se nazivaju afazije (kada je potpuni gubitak govora), odnosno disfazije (kada postoji nepotpun gubitak govora). Potrebno je razlikovati motoričku afaziju (kada bolesnik ne može izgovoriti riječi) i senzornu afaziju (kada bolesnik ne razumije što mu se govori). Od afazija se razlikuje dizatrija koja je posljedica poremećaja muskulature koja je odgovorna za govor.
Dizgrafija je poremećaj pisanja, dikalkulija je poremećaj računanja, disleksija je poremećaj čitanja.
2. Kranijski živci
Postoji dvanaest pari kranijskih živaca.
1. Fila olfactoria (I kranijski živac)
Funkcija prvog moždanog živca, olfaktorijusa, je osjet njuha. U ispitivanju osjeta njuha koristimo se tzv. čistim mirisnim tvarima, koje podražuju isključivo olfaktorne receptore. Najčešće se u ispitivanju osjeta njuha koriste sapun, vosak, stearin, mirisna ulja i dr.
Oštećenja olfaktornog živca uzrokuju gubitak osjeta njuha koja se naziva anosmija.
2. Fascikulus opticus (II kranijski živac)
Vidni živac i vidni put sudjeluju u procesu vida. U neurološkoj kliničkoj dijagnostici samo se orijentiramo o oštrini vida i očnoj pozadini, a ispitujemo širinu vidnog polja.
Širina vidnog polja vrlo je važan dio neurološkog ispitivanja, jer može ukazati na prisutnost i lokalizaciju oštećenja živčanog sustava.
Pregled očne pozadine (fundus oka) i papile očnog živca vrši se oftalmoskopom. Papila je jedini dio vidnog živca koji je dostupan izravnom pregledu. Edem papile ukazuje na povišeni intrakranijski tlak i vrlo je važan znak u neurologiji.
Suženje vidnog polja može zahvati pojedine ili sve dijelove perifernog vida. Može biti pravilnog ili nepravilnog izgleda, koncentrično, ekscentrično, temporalno, nazalno, u području gornjih ili donjih dijelova. Gubitak vida, sljepoću (amaurozu) ili slabovidnost (ambliopiju) na jednom oku obično uzrokuju oštećenja oka, retine ili vidnog živca iste strane. Hemianopsijama označujemo ispade polovice vidnog polja.
Skotomi su ispadi vida ili slijepa mjesta različite veličine, intenziteta,oblika i lokalizacije smještena u vidnom polju. Najčešće su posljedica poremećaja u oku.
3. Nervus oculomotorius (III mozgovni živac), N. trochlearis (IV mozgovni živac), N. abducens (VI mozgovni živac)
Živci okulomotorius, trohlearis i abducens reguliraju pokrete očnih jabučica (bulbomotoriku) te se ispituju zajedno.
Ispitivanje funkcija III, IV i VI mozgovnog živca
Ispitivanje bulbomotoričke funkcije započinjemo pregledom očnog rasporka (rima palpebrarum) koji je u normalnim okolnostima simetričan i eliptičan na oba oka. Suženje očnog rasporka nazivamo ptoza.
Zatim je potrebno ispitati pokretljivost bulbusa u svim smjerovima te obratiti pozornost na eventualnu prisutnost dvoslika (diplopiae) ili nistagmusa (nevoljni ritmički trzajevi očnih jabučica). Kljenut više očnih mišića uzrokuje nepokretnost bulbusa ili oftalmoplegiju.
Dvoslike
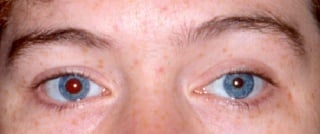
Zjenice
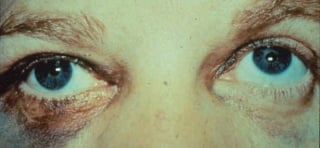
Zjenice moraju biti jednako široke (izokorične) i pravilnih rubova. Ako zjenice nisu jednake veličine onda taj poremećaj zovemo anizokorija. Izravnu reakciju na svijetlo ispitujemo osvjetljavanjem zjenice postrance što uzrokuje suženje (mioza), a odmicanjem izvora svijetla dolazi do ponovnog proširenja zjenice (midrijaza).
Anizokorija
4. Nervus trigeminus (V mozgovni živac)
Živac trigeminus osjetno inervira lice, a motorički inervira žvakače mišiće. Sastoji se od tri grane (oftalmička grana, maksilarna grana i manidbularna grana.
Oštećenja živca trigeminusa mogu se očitovati osjetnim i motoričkim poremećajima u inervacijskom području živca. Osjetni poremećaji se očituju se smanjenjem osjeta ili hipoestezijom, gubitkom osjeta ili anestezijom ili pak pojačanjem osjeta što se naziva hiperestezija, ili disestezija. Mogu se javiti mravinjanja ili parestezije te pojave spontanih bolova (neuralgija trigeminusa).
Trismus je bolni grč žvakačih mišića, koji onemogućava njihovo otvaranje. Javlja se u tetanusu i bjesnoći.
5. Nervus facialis (VII mozgovni živac)
Živac facijalis motorički inervira mišiće lica, a također inervira žlijezde slinovnice, odgovoran je i za osjet okusa. Bolesnik s oštećenjem facijalisa ne može naborati čelo, ne može zatvoriti oko te mu je iskrivljen usni kut. Jako je bitno razlikovati oštećenje facijalisa kada bolesnik može naborati čelo i zatvoriti oko, kada je ono posljedica oštećenja mozga. Ako bolesnik ne može naborati čelo ili zatvoriti oko onda je to posljedica oštećenja samog živca.
Periferna pareza facijalnog živca
6. Nervus vestibulokohlearis (statoakustikus) (VIII mozgovni živac)
Statoakustički živac se sastoji se od dva dijela, slušnog i vestibularnog živca (koji je odgovoran za ravnotežu).
Oštećenja slušnog živca i njegovih sveza uzrokuju smanjenje osjeta sluha. Smanjen sluh naziva se hipoakuzija, a gubitak sluha anakuzija. Patološko povećanje slušne sposobnosti naziva se hiperakuzija.
Tinnitus označuje percepciju abnormalnog zvuka u ušima, a očituje se šumom, zujanjem, zviždanjem u uhu.
Simptomi oštećenja vestibularnog sustava očituju se pojavom nistagmusa, vrtoglavice (vertigo) i vegetativnih simptoma kao što su znojenje, mučnina, povraćanje i vazomotorički poremećaj.
7. Nervus glossopharingicus i vagus (IX, X mozgovni živac)
Živac glosofaringicus i vagus umeđusobno su povezani anatomski i funkcionalno. U ispitivanju motoričke funkcije IX i X mozgovnog živca promatra se položaj mekog nepca i uvule u mirovanju i pri fonaciji. U normalnom stanju uvula je u medijalnoj liniji. Lukovi mekog neca su simetrično odignuti. Također se ispituje izgovor i sposobnost gutanja krutih i tekućih tvari. Otežano gutanje naziva se disfagija, a nemogućnost gutanja afagija. Također se može javiti promuklost (disfonija). Potpuno obostrano oštećenja živca vagusa nije spojivo sa životom.
8.Nervus accessorius (XI mozgovni živac)
Živac akcesorijus je motorički živac. Pri pregledu se analizira oblik mišića sternokleidomastoideusa i trapezijusa, njihov obujam i mišićna snaga.
9. Nervus hypoglossus (XII mozgovni živac)
XII mozgovni živac je motorički živac koji motorički inervira mišiće jezika. Ispituje se oblik i volumen mišića jezika, postojanje nevoljnih pokreta, a potom njegova motorička snaga. Ispitanik isplazi jezik i miče ga u različitim pravcima. Jezik treba biti isplažen u srednjoj, medijanoj liniji.
Pareza desnog n. hypoglossusa
Oznake: fila olfactoria, kranijski živac, fascikulus opticus, nervus oculomotorius, nervus trigeminus, nervus facialis, nervus vestibulokohlearis, statoakustikus, nervus glossopharingicus, vagus, nervus accessorius, nervus hypoglossus
komentiraj (0) * ispiši * #
FASCIJA
ponedjeljak , 08.08.2016.Lat . fascia
Engl. Band, bandage
Franc. lame, bande
Fascija je čvrsta vezivna ovojnica oko mišića ili oko jedne mišićne grupe ili oko jednog tijela. Smjer niti u fasciji određen je vlakom mišića i gibanjem zglobova;on je pretežno kružan, a uzdužni smjerovi povezuju te cirkularne niti.
Fascija može biti u nekim slučajevima vrlo tanka, a u drugim vrlo čvrsta , tako da ograničava pojedine kretnje zglobova.
Ona je rijetkim vezivnim tkivom, paramizijem, povezana s vezivnom ovojnicom mišića(perimizijem) tako da se mišić kod stezanja može gibati unutar fascije.
Ako se podere fascija, mišić na tom mjestu iskoči kao HERNIJA.
U čovječjem tijelu postoje ove fascije (navedene abecednim redom ):
FASCIA ANTEBRACHI – ovija mišićne grupe podlaktice i šalje vezivna septa , koja odjeljuju dorzalnu , stražnju i prednju grupu mišića.
Ta septa služe ujedno kao polazišta mišićima. U blizini šake pojačanja je poprečnim nitima, koje tu formiraju ligamentum carpi volare et dorsale.
Dorzalni ligament zatvara osteofibrozne kanale za prolaz tetiva ekstenzora.
Na fasciji se nalaze otvori za prolaz organa žila i živaca.
Na dlanu formira ona čvrstu palmarnu aponeurozu, koja se sastoji od uzdužnih vezivnih snopova , povezanih poprečnim vezivnim pojačanjem (fasciculi transversi), odnosno ligamenta natatoria.
Kad se prsti maksimalno ispruže , iskoče između uzdužnih, odnosno oprečnih snopova aponeuroze , jastučići masnog tkiva , prekriveni kožom(monticuli). Na hrptu ruke je fascija tanka i srasla s mišićima.
FASCIA AXILARIS pokriva istoimenu udubinu i ima niz otvora za živce i limfne žile.
FASCIA BRACHII ovija nadlakticu i šalje dva vezivna septuma, koji odjeljuju fleksore od ekstenzora nadlaktice. Na medijalnoj strani , nalazi se u njoj otvor (hiatus basilicus), za prolaz istoimene vene. Ona prelazi u kubitalnu fasciju (fascia cubitalis), koja je na ulnarnoj strani pojačana plosnatim ogrankom tetive bicepsa (lacertus fibrosus), a taj daje čvrstu podlogu potkožnoj veni, što je osobito prikladno za intravenozne injekcije.
FASCIA BUCCINATORIA pokriva istoimeni mišić i dijeli ga od konstruktivnog masnog tkiva , corpus adiposum buccae, koje je važno pri sisanju kod dojenčadi.
FASCIA COLLI SUPERFICIALIS leži ispod platisme, a proteže se od gornje čeljusti do ključne kosti, odnosno sternuma, s kojim sraste.
Ona ovija submandibularnu žlijezdu i m. sternocleidomastoideus podijelivši u dva lista. Prema nazad prelazi u fasciju nuchae.
FASCIA COLLI MEDIA je razapeta između jezične kosti i omohioidnih mišića.
Drugim krajem se veže na stražnji rub sternuma omeđujući tu s površnom fascijom vezivnim i masnim tkivom ispunjen prostor (spatium interfasciale suprasternale), koji sadržava venozni luk (arcus venosus iuguli)
Fascia colli media ovija žilno-nervni snop vrata i spaja se s prevertebralnom fascijom . Oko organa vrata nalazi se vezivno tkivo, fascia colli visceralis, prostor između nje, prevertebralne fascije i fascije medije, ispunjen je vezivnim tkivom, koje je u vezi sa stražnjim medijastinumom.
FASCIA CORACO-CLAVI-PECTORALIS je duboki list pektoralne fascije.
FASCIA CREMASTERICA je ovojnica oko sjemenskog snopa, a nastavak je površne fascije trbuha.
FASCIA CRURIS ovija potkoljenicu i šalje vezivna septa na prednji i lateralni greben fibule omeđujući tako kanale za mišićne grupe.
Straga prelazi u fasciju sure, koja ima površni list i duboki list, koji odjeljuje m. triceps surae od duboke grupe fleksora. Ona s kostima potkoljenice, odnosno tarsusa, oblikuje osteofibrozne kanale za prolaz tetiva. U donjem dijelu pokazuje sprijeda zadebljanje (ligamentum transversum cruris), a na dorsumu noge ligamentum cruciforme. Na planti prelazi analogno fasciji podlaktice u čvrstu fibroznu ploču, aponeurosis plantaris.
FASCIA CUBITALIS opisana kod fascia brachi
FASCIA DELTOIDEA ovija istoimeni mišić.
FASCIA DIAPHRAGMATIS PELVIS INTERNA pokriva unutrašnju stranu simfize i m. levator ani.
Ona je nastavak fascije pelvis, koja presvlači krstaču i prelazi u fasciju opturatoriju.
Fascia pelvis formira na lateralnim stranama zdjelice vezivno pojačanje(arcus tendineus fasciae pelvis) koje se nastavlja u arcus tendineus fasciae obturatoriae.
FASCIA DIAPHRAGMATIS UROGENITALIS EXTERNA pokriva donju stranu urogenitalne dijafragme i formira ligamentum praeurethrale.Ona prelazi na stražnjem rubu mišića, m.transversus perineiprofundus, u fasciju , koja pokriva dijafragmu s gornje strane (fascia diaphragmatis urogenitalis interna).
FASCIA ENDOTHORACICA leži ispod parijetalne pleure i pokriva unutrašnji zid grudnog koša.
FASCIJA ILIOPSOICA ovija istoimeni mišić, srasla je s ingvinalnim ligamentom i oblikuje granicu između lakuna muskulorum i vazorum kao t.zv.pars interlacunaris fasciae ilicae.
FASCIA INFRASPINATA pokriva istoimeni mišić i služi kao polazište jednom dijelu njegovih niti.
FASCIA LATA ovija natkoljenicu . Ona posjeduje vlastiti mišić, koji ju nateže(m. tensor latae).
Straga stoji u vezi s velikim glutealnim mišićem. Na lateralnoj strani bedra je osobito čvrsta te oblikuje tractus iliotibialis Maissiati, koji se proteže od kvrge (tuberculum glutaeum) do lateralnog kondila tibije , gdje završava na hrapavosti (tuberositas tractus iliotibialis). Taj trakt ograničava addukciju bedra.
Fascia lata formira duplikaturu za m. sartorius i m. tensor fascia latae. Ona šalje dva intermuscularna septuma na medijalnu, odnosno lateralnu usnu grebena na bedrenoj kosti(crista femoris), koji odjeljuju pojedine grupe mišića bedra.
Medijalni septum formira s bedrenom kosti hiatus adductorius za prolaz femoralne arterije i vene u fosu popliteu. Ispod ingvinalne sveze nalazi se na fasciji bedra ovalni otvor (fossa ovalis), zatvoren vezivnom pločicom , koja posjeduje niz otvora (lamina cribriformis).
Najveći otvor je za venu (v. saphena magna). Fossa ovalis omeđena je gore sa crus proximale, dolje sa crus distale, lateralno sa margo falciformis, a medijalno prelazi u fasciju pektineu.
Ona predstavlja vanjski otvor femoralnog kanala i ujedno izlazna vrata za femoralne hernije.
Unutrašnji otvor je takozvani anulus femoralis – prostor u medijalnom dijelu lakune vazorum , omeđen gore ingvinalnom svezom , dolje sa ligamentum pubicum, odnosno sa kosti, medijalno s ligamentum lacunare, a lateralno s femoralnom venom. Anulus femoralis zatvoren je s unutrašnje strane vezivnim tkivom, septum femorale, a u njemu se nalazi lymphoglandula Rosenmulleri.
FASCIA LUMBALIS prekriva mišić m.kvadratus lumborum
FASCIA MASSETERICA prekriva slobodnu površinu istoimenog mišića, a spaja se s fascijom podušne PLJUVAČNE ŽLIJEZDE(glandula parotis).
FASCIA NUCHAE pokriva m. trapezius, spaja se sa septum nuchae. Gore je čvrsto vezana za zatiljnu kost , a lateralno i dolje prelazi u fasciju vrata, odnosno fasciju koja pokriva m. latissimus dorsi.
FASCIA OBTURATORIA čini lateralni zid jednog udubljenja (fossa ischiorectalis). Ona tu pokriva m. obturator internus. U njenoj duplikaturi formira se kanal za unutrašnju pudentalnu arteriju, venu i živac.
FASCIA OMOCLAVICULARIS je dio vratne fascije, razapet između omohoidnog mišića i ključne kosti.
FASCIA PECTINEA pokriva istoimeni mišić
FASCIA PECTORALIS obavija svojim površnim i dubokim listom veliki grudni mišić, spaja se s pazušnom fascijom,a dio koji ide prema ključnoj kosti, zadebljan je kao fascia coracoclavipectoralis.
Njezin površni list nije pričvršćen uz kožu , tako da se ona zajedno s prsnom žlijezdom dade pomicati na mišićnoj podlozi.
FASCIA PENIS obavija kao rijetko vezivno tkivo čvrstu ovojnicu penisa i povezuje ju s tankom kožom koja ga pokriva.
FASCIA PERINEALIS pokriva masno tkivo koje ispunja udubljenje fossa ischiorectalis.
FASCIA PHARINGIS
FASCIA POPLITEA pokriva udubljenje na stražnjoj strani koljena (fossa poplitea).
FASCIA PRAVERTEBRALIS fascia colli profunda pokriva prevertebralnu grupu mišića. U njoj je smješten simpatički lanac.
FASCIA RENALIS, DORSALIS, VENTRALIS predstavljaju vezivno tkivo, koje se nalazi iznad capsulae adiposae renis.
Ta se dva lista renalne fascije na lateralnom rubu bubrega spajaju i prelaze u subperitonealno vezivo.
FASCIA SACCI LACRIMALIS je čvrsta vezivna opna, razapeta između prednjeg i stražnjeg suznog grebena.
FASCIA SUBSCAPULARIS pokriva istoimeni mišić.
FACIA SUPRASPINATA pokriva istoimeni mišić
FASCIA SURAE obavija troglavi lisni mišić(m.triceps.surae). Ona ima i duboki list (lamina profunda fasciae surae), koji odjeljuje površni i duboki sloj mišića na stražnjoj strani potkoljenice,
FASCIA TEMPORALIS osobito je čvrsta i razapeta između zigomatičnog luka i gornje sljepoočne linije.
Uz zigomatični luk dijeli se na dva lista, površni i duboki, između kojih se nalazi masno tkivo.
FASCIA THYREOIDEA obavija tireoidnu žlijezdu.
FASCIA TRANSVERZALIS leži između istoimenog mišića i peritoneuma. Ona je u svome donjem dijelu nešto jača i čini tu stražnji zid ingvinalnog kanala. S medijalne strane preperitonealnog ingvinalnog prstena zadebljana je u ligamentum interfoveolare Hesselbachii.
KLINIČKO ZNAČENJE FASCIJA
Zadatak je fascija da obavijaju pojedine mišiće ili cijele grupe mišića.
Zbog svoje specifične građe fascije su vrlo čvrste, ali nisu jako elastične, i to im je odlika kad služe kao materijal za transplantaciju.
Ima fascija koje obavijaju samo po jedan mišić, druge obavijaju cijele grupe (sinergiste), dok postoje i fascije koje pokrivaju i cijele dijelove tijela. Između fascija i mišića postoji jako labavo i meko vezivno tkivo, koje omogućuje mišićima da kližu u ovojnici od fascije.
Baš ti prostori između fascija i mišića važni su kod širenja infekcije, koja prodire tim uskim prostorima uzduž cijelog mišića (cjevasti apscesi)
TRAUMATSKA OŠTEĆENJA
Pod utjecajem traume dolazi i do potkožnog razdora fascije. Kroz te razdore mogu nekad prodrijeti dijelovi mišića tako da se dobije slika takozvane MIŠIĆNE HERNIJE.
Kod svakog razdora fascije ne mora doći do hernije mišića, jer takva mana obično ne napravi nikakve funkcionalne smetnje.
Terapija može biti operativna, tj. jedino je operativna, no prije operativnog zahvata preporuka je napraviti Bowen terapiju, te nakon njezina neuspjeha ići na operativni zahvat, ako je u interesu pacijenta.
DEGENERATIVNI PROCESI
Pod utjecajem cijelog niza faktora (trauma, konstitucija, herediteta, nervni utjecaji), nastaju na nekim fascijama degenerativni procesi, koji izazovu skvrčenje dijelova fascije. Najpoznatija takva degenerativna promjena nastaje na fasciji mišića m. palmaris longus, poznata pod imenom DUPUYTRENOVA KONTRAKTURA. Skvrčavanje te fascije izaziva polagano skvrčavanje prstiju na ruci, i to najprije petog, zatim četvrtog prsta. Pri tom mogu nastati veće ili manje funkcionalne smetnje.
Kao degenerativni proces je i okoštavanje pojedinih dijelova fascije na raznim dijelovima tijela.
Predilekciona mjesta čine fascije stijenke trbuha (LINEA ALBA). Kao etiološki moment navode neki autori TRAUMU, no prava etiologija nije poznata.
Prema lokalizaciji mogu teškoće biti veće ili manje.
Na fascijama mogu nastati i tumori benigne i maligne naravi(fibromi, osteomi, miksomi, sarkomi).
Predilekciona mjesta za takve tumore su fascije trbušne stijenke.
UPOTREBA FASCIJA U KIRURGIJI
Zbog velike sposobnosti regeneracije i mogućnosti održanja na životu kod slobodnih transplantacija, fascija je postala dragocjen materijal u reparatornoj i plastičnoj kirurgiji.
Slobodno transplatirana fascija urast će s velikom sigurnosti u okolinu u koju je transplatirana i to ne samo kao autotransplantat već i kao homoiotransplantat.
Dokazano je , da se takav transplantat održi gotovo posve nepromijenjen godinama te da posve dobro služi namijenjenoj svrsi.
Prikladnost fascije za transplantaciju uvjetovana je cijelim nizom povoljnih faktora .Tako je na primjer relativno lako uzeti fasciju s tijela , jer se nalazi na puno mjesta i u dovoljnim količinama, a da se time ne šteti funkciji tog dijela tijela.
Čvrstoća fascije je dovoljna i za vrlo jaki vlak. Fascije imaju jaku moć urašćivanja u novu okolinu a bez gubitka vlastitog vitaliteta, i prema tome bez gubitka čvrstoće i izdržljivosti.
Fascija se da lako prilagoditi svim oblicima i na sva mjesta u tijelu. Sve fascije posjeduju navedene osobine, no praktički se najviše upotrebljava FASCIA LATA , i to njen donji i stražnji dio gdje je najčvršća.
Defekti koji nastaju ekscizijom jednog dijela fascije nije potrebno restaurirati ili kirurški šivati jer mišić na tom mjestu ima dosta jaku presvlaku koja nalikuje na fasciju a lako izbočenje samog mišića na tom mjestu nema nikakvu važnost za njegovu kasniju funkciju. Nekad se na tom mjestu ispod kože skupi nešto bistrog seroznog eksudata koji se sa nekoliko punkcija odstrani i sekrecija brzo prestane, ili se napravi nekoliko Bowen tretmana i učinak je dobar. Najčešći primjer upotrebe fascije kao plastičnog materijala je kod pokrivanja nastalih defekta, osobito poslije operativnih zahvata .Velikim listom fascije može se prekriti defekt , i to jamči za kasniju dovoljnu čvrstoću. Defekt na duri mater poslije penetrirajućih ozljeda lubanje također se redovito pokriva listom fascije. List fascije upotrebljava se i kod artroplastike za pokrivanje krajeva kosti, koje čine zglob, da ne bi došlo do sraštanja kostiju, to jest ankiloze. Ovako stvoren zglob može biti vrlo dobro funkcionalno upotrebljiv . Kod habitualnih luksacija upotrebljava se također s velikim uspjehom fascija za fiksaciju takva labava zgloba (humerus, patela). Fascija se primjenjuje i onda kad treba iz različitih razloga fiksirati veće parenhimatozne organe na jednom mjestu (bubreg, testis, rektum, mokraćni mjehur itd).
U slučajevima paralize različitih živaca i mišića transplantatima se fascije spajaju aktivne mišićne grupe s paraliziranim i tako se može uspješno obnoviti funkcija paraliziranih mišića(kod paralize n. facialis , za podizanje očnog kapka, usnog kuta).
Fascija izrezana na uže ili šire trake može izvrsno poslužiti kao šivaći materijal na kritičnim mjestima gdje bi drugi materijal mogao biti neprikladan.
Zbog svega navedenog vrlo je važno primjetiti koliko je fascija ili fascije važne općenito u ljudskom organizmu, te da osim kirurških intervencija postoje i drugi oblici terapija koji fasciju mogu održati u prvobitnom stanju, te održati i produžiti njezinu funkciju.
komentiraj (0) * ispiši * #
Primjena slušnih evociranih potencijala u dijagnostici govorno-jezičnih teškoća
srijeda , 24.02.2016.Primjena slušnih evociranih potencijala u dijagnostici govorno-jezičnih teškoća
Marina Paprika, dipl.ing
Odjel za istraživanje i razvoj
Poliklinika za rehabilitaciju slušanja i govora SUVAG
Ulica kneza Ljudevita Posavskog 10, Zagreb, Hrvatska
marina.paprika@gmail.com
SAŽETAK
Govorno-jezične teškoće osim bihevioralnim testovima detaljno se proučavaju i elektrofiziološkim pretragama. U kliničkoj su primjeni, kao pouzdan dijagnostički iskaz, ispitivanja koja provjeravaju slušnu percepciju do razine slušne kore (ASSR, BAER, otoakustična emisija). U ovom radu ukratko su opisani slušni evocirani potencijali kratkih, srednjih i dugih latencija, a među njima moguću dijagnostičku svrhu pokazao je signal Mismatch Negativity (MMN). Brojna su istraživanja potvrdila da je MMN prisutan kod uredne slušne diskriminacije, ali konvencionalne metode nemaju statistički jaku potvrdu dobivenih rezultata individualnih mjerenja. Novija istraživanja primjenjuju napredne obrade signala, kao i vremenskofrekvencijsku analizu kako bi različitim paradigmama i pristupima dobili potpunije odgovore na još mnoga pitanja o slušanju i govoru, te pronašli i poveznicu sa bihevioralnim analizama.
Ključne riječi: govor, slušni evocirani potencijali, MMN, napredna analiza signala
I. UVOD
Ljudska bića imaju jedinstvenu sposobnost komuniciranja govorom. Postoje dva aspekta komuniciranja: senzorički aspekt (govorni ulaz), koji uključuje uši i oči, te motorički aspekt (govorni izlaz), koji uključuje izgovor (vokalizaciju) i njihov nadzor [1]. Ta su dva aspekta usko povezana, što znači da slušanjem stvaramo preduvjete za učenje govora.
A. Moždani put komunikacije
Mozak kao najvažnije središte svih životnih procesa podijeljen je na lijevu i desnu polutku. Na svakoj polutci razlikujemo frontalni ili čeoni, parijetalni ili tjemeni, temporalni ili sljepoočni i okcipitalni ili zatiljni režanj. Na svakom režnju postoje određena područja moždane kore vezana uz posebne životne funkcije.
Moždani putovi zamjećivanja riječi obuhvaćaju nekoliko funkcijskih područja moždane kore. Zvučna poruka slušnim putem dolazi do primarnog slušnog područja, tu se poruka „čuje“, a tumačenje se događa u glavnom centru za razumijevanje govora smještenom u temporalnom režnju iza primarne slušne kore, Wernickeovom području. Tim se dijelom mozga „sluša“ i najvažnije je područje za daljnje više intelektualne funkcije vezane uz govor, pa tako i određivanje misli i riječi koje treba izgovoriti. Slijedi prijenos signala iz Wernickeovog područja u frontalni dio moždane kore lijeve hemisfere, nazvano Brocino područje, gdje započinju i izvršavaju se planovi i motorički obrasci za izražavanje pojedinih riječi. Komunikacija završava prijenosom odgovarajućih signala u motoričku koru radi nadzora mišića za govor, te artikulacijom zamišljene poruke [1].
Slika 1. Moždani putovi za zamjećivanje riječi koja se čuje i zatim izgovara [1]
Govorno-jezične teškoće uzrok su komunikacijskih problema koji se pojavljuju tijekom razvoja kod pojedine djece. Jedan od teorijskih pristupa pretpostavlja da specifične jezične teškoće nastaju zbog smanjene mogućnosti slušnog procesiranja moždane kore, odnosno slabe frekvencijske diskriminacije. Elektrofiziološke metode mogu otkriti nezrelost moždanih struktura ili druge abnormalnosti slušnog procesiranja iako bihevioralni testovi daju normalne rezultate [2].
B. Električna aktivnost mozga
Važnija elektrofiziološka metoda mjerenja električne moždane aktivnosti je elektroencefalografija. Elektroencefalogram (EEG) je zapis promjena izvanstaničnog protoka struje, što nastaju uslijed trajne i istodobno električne aktivnosti golemog broja pojedinačnih neurona moždane kore [3]. Elektrodama postavljenim na glavu pacijenta po Internacionalnom 10-20 sustavu registriramo valovite promjene napona u vremenu i prostoru. Način mjerenja može biti bipolaran, snimljeni signal predstavlja razliku potencijala mozga između dviju elektroda, i monopolaran, snimljeni signal je napon mozga na mjestu elektrode u odnosu na referentnu elektrodu [4]. Ovisno o broju elektroda razlikujemo 8-kanalne do 256-kanalne EEG uređaje.
EEG valovi su u frekvencijskom rasponu od 1 do 50 Hz, dok se amplituda mijenja u rasponu od 20 do 100 ĽV, a kao bitan dijagnostički podatak su i morfologija i lokalizacija pojave određenih valova [3].
Razlikujemo četiri osnovne skupine:
Alfa ritam frekvencije 8 do 13 Hz javlja se s najvećom amplitudom (20 do 60 ĽV) u zatiljnom području. Prevladava u stanju potpune opuštenosti, dok osoba ne misli, a nestaje za vrijeme spavanja i koncentriranog rješavanja problema.
Beta ritam frekvencije 14 do 30 Hz i amplitude do 20 ĽV pojavljuje se za vrijeme pojačane budnosti i usmjerene pozornosti.
Theta ritam frekvencije 4 do 7 Hz i amplitude 20 do 70 ĽV vezan je uz stanja pospanosti, a pojavljuju se i patološki, kod mnogih poremećaja u moždanom radu.
Delta ritam frekvencije 0.5 do 3.5 Hz i amplitude 60 do 100 ĽV vezan je uz dubok san, a ukoliko se javi u budnom stanju može biti znak poremećaja.
II. EVOCIRANI POTENCIJALI
Primjenom fizikalnih, kemijskih ili psiholoških podražaja nastaju evocirani potencijali kao odraz aktivacije podraženog osjetnog organa, specifičnog osjetnog puta i odgovarajućeg područja moždane kore. Ovisno o osjetnom sustavu koji podražujemo razlikujemo vidne (VEP), slušne (AEP) i somatosenzoričke (SEP) evocirane potencijale. Osjetni evocirani potencijali sastoje se od niza komponenata povezanih s različitom subkortikalnom i kortikalnom obradom osjetnih informacija, a javljaju se u točno određenom vremenu od primijenjenog podražaja i samo u jednom dijelu moždane kore.
Potencijali duljih latencija, koje još nazivamo i kognitivnim evociranim potencijalima, su potencijali vezani uz događaj (Event Related Potential, ERP), a ovisni su o kontekstu u kojem se podražaj javlja [3].
Kako je amplituda EEG signala reda veličine 20 do 100 ĽV, a veličina evociranog odgovora ovisno o podražaju oko 0.2 do 15 ĽV može se slobodno reći da je evocirana električna aktivnost skrivena ili maskirana sa spontanom moždanom aktivnošću. Izdvajanje evociranih potencijala postiže se tehnikom usrednjavanja, uz pretpostavku da jednaki podražaji uvijek izazivaju jednaku reakciju podraženih sustava i da je spontana moždana aktivnost stohastična, ergodična i potpuno neovisna o podražaju, jer će tada njezina srednja vrijednost nakon usrednjavanja težiti nuli što je broj usrednjenih signala veći.
Konačni usrednjeni val evociranih potencijala sastoji se od vrhova obilježenih sa oznakom njihovog polariteta (P-pozitivan vrh, N-negativan vrh) i latencije, odnosno vremena pojave vrha nakon podražaja izraženog u milisekundama [4].
Samo ispitivanje može se podijeliti na nekoliko koraka:
1. postavljanje kape na ispitanikovu glavu
2. snimanje, filtriranje i pojačavanje EEG-a
3. uočavanje i micanje dijela signala sa artefaktima ili oduzimanje procijenjene vrijednost artefaktne aktivnosti iz EEG-a
4. usrednjavanje u svrhu izlučivanja evociranih potencijala
5. korištenje tehnika obrade signala za uklanjanje šuma i izoliranje specifičnih komponenata evociranih potencijala
6. mjerenje latencija i statistička analiza
Zbog jednostavnosti tehnike primjena evociranih potencijala je široka: u neurološkoj i audiološkoj dijagnostici, intraoperativnom neurokirurškom i kirurškom nadzoru bolesnika, kognitivnoj znanosti, psihologiji, itd. Za razliku od bihevioralnih ispitivanja, evocirani potencijali omogućuju kontinuirano praćenje obrade podražaja i utjecaja karakteristika samog ispitivanja na ispitanikov odgovor. U slučajevima kad osoba ne želi surađivati na bihevioralnim testovima, rezultati izostaju, za razliku od evociranih potencijala, gdje je mjerenje vremenski neprekinuto bez obzira na suradnju ispitanika. Prisutni su i nedostaci pred bihevioralnim testovima: evocirani potencijali ne govore o okolnostima događaja koji utječu na ispitanikovu obradu informacija.
Signali evociranih potencijala su mali, stoga zahtijevaju veliki broj mjerenja za dobivanje bolje točnosti. U usporedbi sa ostalim tehnikama (PET, fMRI, elektromagnetska mjerenja, mjerenja mikroelektrodama) tehnika evociranih potencijala je neinvazivna, ima dobru vremensku (1 ms), ali lošu prostornu rezoluciju i jeftinija je u odnosu na druge pretrage [6].
III. SLUŠNI EVOCIRANI POTENCIJALI
Slušni evocirani potencijali nastaju kao odgovor uha, moždanog debla i slušne kore na zvučni podražaj. Ovisno o mjestu generiranja električne aktivnosti dijelimo ih na potencijale ranih, srednjih i kasnih latencija.
Kao podražaji koriste se klik i sinusiodalni podražaji različitih frekvencija i anvelopa. Klik podražaj nastaje aktivacijom zvučnog pretvornika sa monofazičnim pravokutnim električnim pulsom kratkog trajanja (npr.100 Ľs) i predstavlja seriju zvučnih valova u trajanju nekoliko milisekundi i frekvencijskog područja 50-3000 Hz. Polaritet pravokutnog pulsa utječe na početni smjer membrane zvučnog pretvornika, a time i na polaritet evocirane aktivnosti. Primjenom alternirajućeg podražaja eliminira se pojava artefakata.
Čisti sinusiodalni tonovi koriste se pri ispitivanju i pronalaženju slušnih pragova, kao i snimanju kognitivnih evociranih potencijala. Oblik podražaja određen je maksimalnim intenzitetom, vremenom porasta, trajanja i pada trapezne ovojnice sinusnog signala, a vremena su reda veličine nekoliko desetaka milisekundi [5].
A. Slušni evocirani potencijali ranih i srednjih latencija
Rani slušni odgovor sadrži šest valova (I-VI) koji nastaju unutar 10 ms nakon podražaja u pužnici, slušnom živcu i putovima moždanog debla.
Slika 2. Slušni evocirani potencijali [7]
Dijagnostički su značajne latencije i međulatencije prvog, trećeg i petog vala, budući su najuočljiviji kod mjerenja. Potencijali moždanog debla omogućuju proučavanje procesiranja zvučnih informacija na vrlo niskoj razini, a posebno kod novorođenčadi i male djece. Maturacija živčanih putova prati se već od rođenja, a ranim otkrivanjem slušnih oštećenja započinje i rana intenzivna rehabilitacija. Odgovori moždanog debla (ABR) najčešće se koriste u pedijatrijskoj dijagnostici, posebice u neurologiji i audiometriji u svrhu ispitivanja slušnih oštećenja koja mogu biti povezana sa govorno-jezičnim teškoćama.
Slušni evocirani potencijali srednjih latencija (10 do 50 ms) predstavljaju električnu aktivnost talamusa i dolaska slušne informacije u primarnu slušnu koru. Pretpostavlja se da je to odgovor slušnog sustava na frekvenciju prezentiranja podražaja [7].
B. Slušni evocirani potencijali dugih latencija
Duge latencije evociranih potencijala funkcija su kognitivnih faktora kao što su pažnja, memorija, jezik... Mnogobrojne su paradigme i podražaji koje koriste istraživači, ali kliničke aplikacije su manje uspješne iz sljedećih razloga:
• mnoge paradigme su prekomplicirane za primjenu kod pacijenata
• preklapanja između normalne i populacije s kognitivnim teškoćama su značajne, što umanjuje dijagnostičku vrijednost kognitivnih potencijala
• mnoge paradigme su vremenski zahtjevne što nije dopustivo u kliničkoj praksi
• psihološka sinteza povezana sa nekim komponentama loše je definirana [8]
Prve odgovore slušne kore predstavljaju valovi P1 i N1. Javljaju se između 60 i 250 ms nakon podražaja, a odraz su analize fizičkih karakteristika podražaja, npr. intenziteta, frekvencija, visine i boje. Poseban utjecaj na te komponente ima pažnja [7].
Ponavljajući ciljni podražaji izazivaju osnovni N2 val. Ako se između frekventnih podražaja ubace i nefrekventni podražaji, amplituda vala će porasti. A ako je frekvencija ciljnih podražaja u zadatku manja, amplituda je veća, te se smatra da komponenta N2 odgovara procesu kategorizacije podražaja [6].
Ako nijedan podražaj ne izaziva promjenu u opažanju, trenutni memorijski model sadržaja pobude je očuvan, i snimljeni su samo osjetni evocirani potencijali (N1, P2, N2). Ako se detektira novi podražaj, procesi zapažanja upravljaju promjenom ili nadogradnjom reprezentacije podražaja što je praćeno valom P300. Osnovnu komponentu P300 daje paradigma u kojoj se jedini ciljni podražaj javlja nasumično u vremenu, kao i paradigma u kojoj su između neciljnih podražaja ubačeni ciljni. Subkomponente vala P300 javljaju se kad upotrijebimo paradigmu sa tri podražaja, između neciljnih podražaja ciljni imaju zadaću provjeriti ispitanikovu sposobnost uspoređivanja i diskriminacije dva podražaja i taj proces izaziva subkomponentu P3b, a dodatno ubačeni podražaj koji služi za odvlačenje pažnje izaziva subkomponentu P3a. Dakle, komponentu P3a, frontalno maksimalnu, izazivaju neočekivani, neuobičajeni ili iznenađujući distrakcijski podražaji, dok se P3b komponenta, parijetalno maksimalna, pojavljuje za ciljni podražaj[9]. Smatra se da je P3b odraz kognitivne obrade podražaja [10].
Poznati su faktori koji utječu na amplitudu i latenciju. Jedan od parametara je vjerojatnost pojave ciljnih podražaja, P3 val postaje veći ako je izazvan ciljnim podražajem manje vjerojatnosti. I težina zadatka mijenja amplitudu vala. Ukoliko je zadatak težak, ispitanik ulaže više napora i amplituda je veća, što dovodi do zaključka da je generiranje vala P3 vezano uz količinu uloženog napora. No ukoliko je zadatak pretežak i osoba nije sigurna da li je zadani podražaj ciljni ili neciljni, amplituda se smanjuje. Stoga je vrlo bitno razraditi detalje ispitivanja. Budući da pojava vala P3 ovisi o procesu kategorizacije podražaja, logično je da će biti generiran nakon što je podražaj kategoriziran prema pravilima zadatka. Manipulacija koja odgađa kategorizaciju podražaja produljuje latenciju vala. Također latencija vala ne ovisi o poslijekategorizacijskom postupku, P3 val nije osjetljiv na potrebno vrijeme označavanja i izvedbe odgovora jednom kad je podražaj kategoriziran. Stoga kontrolom latencije možemo odrediti utjecaj manipulacije ispitivanja na proces kategorizacije podražaja, a vremenom reakcije utjecaj na proces odabira i provedbu odgovora [6].
Od tehničkih zahtjeva treba zadovoljiti sljedeće: potrebna minimalno 4 kanala za snimanje i dobivanje vala, mjerenje na elektrodama Fz, Cz i Pz sa referencom na mastoidu, te sustav za uklanjanje pomaka očiju. Očno treptanje, posebno ako se pojavljuje u vremenu sa ciljnim podražajima narušava kvalitetu signala. Snimanje s minimalnim izobličenjem zahtjeva vremensku konstantu 1s (bolje 3s) i niskopropusni filtar 30-100 Hz. Snimljene epohe moraju uključiti 100 ms prije podražaja (za uklanjanje nulte linije i šuma), te 700-1000 ms poslije podražaja. Vrh vala najveći je u vremenskom rasponu od 250 do 500 ms. AD pretvornik treba imati rezoluciju 4 ms ili bolju. Usrednjavanje se radi nakon uklanjanja artefakata (npr. amplitudni kriterij očnog kanala) i treba sadržavati najmanje 50 ciljnih podražaja po ispitivanju. Mjerenje je potrebno ponoviti najmanje dva puta za provjeru postojanosti odgovora.
Zbog jednostavnosti se naširoko koristi oddball paradigma. Slušna oddball paradigma zahtijeva skup frekventnih (oko 80%) tonova (npr. 65 dBHL, 1000 Hz, 50 ms trajanje, 10 ms rastuće/padajuće vrijeme) sa slučajno prezentiranim nefrekventnim tonovima (oko 20 %, npr. 65 dBHL, 2000 Hz, 50 ms trajanje, 10 ms rastuće/padajuće vrijeme). Vremenski interval među podražajima je oko 1500 ms. Ispitanik broji nefrekventne tonove ili pritišće tipku u dominantnoj ruci za svaki nefrekventni ton, a time osiguravamo ispitanikovu pažnju. Jako važna varijabla su godine (latencije rastu s godinama) i klinički rezultati trebaju se interpretirati u odnosu na odgovarajuću kontrolnu skupinu [8].
N400 je negativan val maksimalan na centralno i parijetalno smještenim elektrodama, sa nešto većom amplitudom na desnoj hemisferi nego na lijevoj. Amplituda mu je modulirana očekivanjem ili predviđanjem riječi iz konteksta rečenice, a narušavanje semantičke forme postiže se izmjenom zadnje riječi u rečenici, parom riječi (koje su više ili manje semantički ovisne), jednom riječju (koju ispitanik nije čuo ili ju je rijetko čuo) ili slikama koje predstavljaju objekt ili akciju [11]. Riječi koje ne odgovaraju sadržaju doprinose porastu negativnog valnog oblika sa početkom oko 250 ms nakon podražaja i vrhom oko 400ms. Iako je val veći na desnoj hemisferi primarni generator nalazi se na temporalnom dijelu lijeve hemisfere [6].
Potrebno je prezentirati najmanje 50 rijetkih podražaja, a svaki ciljni podražaj trebao bi biti različit jer ponavljanje smanjuje amplitudu vala N400, također narušavajući podražaj trebao bi biti iz kategorije istog semantičkog polja, učestalosti javljanja u govoru i iste duljine [8].
ELAN (early left anterior negativity) automatski je odgovor na narušavanje kategorije riječi. Karakterizira ga negativnost preko lijeve hemisfere frontalno lateralne elektrode sa latencijom 150-200 ms nakon javljanja kritičnog elementa (riječ ili morfem) određenog kategorijom riječi koja nosi informaciju (glagol). Odraz je visoko automatiziranog procesa sintaktičke analize, jer ne ovisi o odnosu ciljnih i neciljnih podražaja.
Tijekom druge faze obrade gramatički i semantički odnos unutar rečenice je uspostavljen. Gramatički odnosi označeni su morfološkim i sintaktičkim svojstvima, npr. slaganje glagola sa radnjom subjekta u rečenici, a njihovo nepodudaranje, odnosno morfološko i sintaktičko narušavanje izaziva LAN (left anterior negativity) sa latencijom 300 do 500 ms nakon podražaja. LAN ima lijevo lateraliziranu distribuciju. U trećoj fazi obrade, druga kasna komponenta koja je u korelaciji sa sintaktičkom obradom predstavljena je centralno parijetalnom pozitivnošću sa latencijom 600-1000 ms. To je val P600 [11].
IV. MISMATCH NEGATIVITY
Mismatch negativity (MMN) je negativno padajući val, najveći na centralno položenim elektrodama sa vrhom između 160 i 220 ms, ne ovisi o zadatku, tj. javlja se i kad ispitanik nije usmjeren na slušanje, odnosno podražaje. Vjerojatno je generiran procesom nepodudaranja između osjetilnog ulaza rijetkog podražaja i osjetilno-memorijskog traga koji predstavlja fizičko svojstvo standardnog podražaja [6]. MMN računamo kao razliku negativnog otklona ciljnog događaja od negativnog otklona neciljnog događaja dobivenih oddball paradigmom. MMN kod djece (5 do 7 godina) sličan je MMN kod odraslih [10].
Slika 3. Mismatch negativity [8]
MMN se pojavljuje kao frontalno-centralna negativnost amplitude 0.5 do 5 ĽV i područja latencija 100 do 250 ms. Kada se kao referenca koristi vrh nosa, MMN za isto područje latencije ima obratnu fazu (tj. pozitivni polaritet) na mastoidu i drugim elektrodama na lateralno posteriornim stranama. Latenciju vrha najbolje je mjeriti poslije komponente N100, te MMN amplitudu treba promatrati također poslije područja komponente N100 kako bi se izbjegao utjecaj razlike komponente N100 dobivene standardnim i devijacijskim podražajem [12].
Taj proces, kao i osjetilna analiza slušnog ulaza i njihovo kodiranje u memorijski trag, događa se automatski budući da je MMN izazvan promjenom slušnih podražaja bez usmjeravanja ispitanikove pažnje. Zbog toga MMN otvara jedinstvenu mogućnost da postane objektivna mjera centralne reprezentacije zvuka. Moguće je pristupiti diskriminacijskim sposobnostima pojedinaca čiji su zvučni kapaciteti teški za određivanje, uključujući novorođenčad, mlađu djecu i osobe s jačim kognitivnim oštećenjima [8].
Optimalna situacija za snimanje MMN zahtijeva ponavljajuće zvukove (80 dBHL, 50 ms trajanje, 5 ms rast/pad, 1000 Hz) sa povremenim promijenjenim podražajem (npr. 25 ms, vjerojatnost oko 10 %), dok je ispitanikova pažnja usmjerena na nešto drugo (npr. čitanje knjige, izvođenje vizualnog zadatka, ili gledanje videa bez zvuka). Mogući parametri neslaganja podražaja su trajanje, frekvencijske karakteristike, glasnoća, prostorna lokacija, ritam i ostale kompleksne slušne karakteristike. MMN se najbolje promatra na na frontalnim i centralnim elektrodama i za kliničke potrebe na 5 elektroda (Fz, Cz, F3, F4 sa referencom na mastoidu ili vrhu nosa). Signali se obrađuju pojasnim propustom 0.1 (0.3) Hz do 30 (100) Hz i s frekvencijom uzorkovanja manjom od 200 Hz, a usrednjavanje se izvodi najmanje 500 ms poslije podražaja. Vremenski interval među podražajima je oko 500 ms do 1s [12]. Potrebno je snimiti najmanje 150 odgovora na svaki nefrekventni podražaj. Stoga trajanje ispitivanja može potrajati 6 do 12 minuta ovisno o vremenskom intervalu između podražaja i broju prezentiranih nefrekventnih podražaja. MMN tipično se koristi kao pokazatelj slušne obrade bez utjecaja pažnje i za kliničke svrhe prisutnost ili odsutnost su najvažnija informacija [8].
Optimalni uvjeti snimanja MMN su oni u kojima ispitanik ignorira slušne podražaje kako bi se izbjeglo dobivanje ostalih komponenta ovisnih o pažnji kao N200 i P300. Kao vizualni ometajući zadaci koristi se vizualno raspoznavanje, gledanje filma (sa niskom razinom glasnoće ili bez zvuka) ili čitanje knjige. U kliničkim ispitivanjima najčešće se koristi gledanje zanimljivog filma bez zvuka budući da ga većina ispitanika dobro podnosi [12].
Bishop [13] navodi smjernice za ispitivanje MMN kod djece sa dislektičnim i disgrafičnim teškoćama, iz kojih se mogu uočiti i nedostaci dosadašnjih istraživanja. Najveća ograničenja su manjak statističke značajnosti dobivenih rezultata, nepotpun prikaz rezultata i mogućnost usporedbe sa sličnim istraživanjima, kao i širok odabir podražaja značajan za povezivanje MMN i teorije, te velik broj različitih paradigmi.
Da bi MMN postao klinički zadovoljavajući parametar Ducan i suradnici [12] u svom su radu naveli osnovne smjernice za mjerenje MMN, P300 i N400, koje bi pridonijele standardizaciji metodologije i omogućile uspoređivanje rezultata u laboratorijima. Jedna od važnih primjena MMN uključuje i ispitivanje jezičnih razvojnih teškoća-disleksije. Kod djece s disleksijom, amplituda MMN dobivenog promjenom frekvencije tona značajno je smanjena. Također, veličina tog smanjenja je u korelaciji sa razinom disleksije. MMN se može iskoristiti i za procjenu učinkovitosti programa rehabilitacije, također i za vrednovanje napretka slušne diskriminacije poslije ugradnje umjetne pužnice.
V. IZLUČIVANJE, OBRADA I PROCJENA MMN-A METODAMA NAPREDNE ANALIZE SIGNALA
Sve se više primjenjuju napredne analize signala kod obrade MMN kako bi se pronašle značajnije razlike između kontrolne i kliničke grupe. Često kod pojedinaca postoje različiti odgovori na pojedinačne podražaje, te je jedan od zanimljivih podataka i varijacija odgovora kod istog ispitanika, koja može biti povezana sa habituacijom, stupnjem pažnje i ostalim karakteristikama koje se ne mogu vidjeti iz usrednjenog signala. Za bolju vizualizaciju pojedinačnih (single- trial) evociranih potencijala Quiroga i suradnici [14] upotrijebili su postupak Wavelet Denoising.
Bishop i Hardiman [15] opisali su novi pristup u analizi MMN. Metodom nezavisnih komponenata uklonili su artefakte kod odgovora sa velikom varijancom, zatim je svaki odgovor na nefrekventni podražaj oduzet od prethodnog standardnog odgovora, dobivajući skup različitih valova. Statističkom analizom i proračunom određenih koeficijenata tražena je metoda kojom bi se dobila pouzdana potvrda prisutnosti MMN-a. Rezultati njihovog pristupa nisu se pokazali dovoljno značajni. A kao veliki izazov istraživačima ostaje razvoj paradigme koja će dati statistički značajan MMN kod normalne populacije za ispitivanje slušnih dimenzija, te bi time MMN postao klinički upotrebljiv.
Prednost naprednih analiza podataka u novijim istraživanjima sve je prisutnija, upravo zato što izvlači dodatne karakteristike promatrane evocirane aktivnosti. Osim MMN, metode se mogu primijeniti i na druge klinički interesantne komponente, kao što su P300 i N400.
Cong [16] u doktorskoj disertaciji pokušava procijeniti i izlučiti MMN iz EEG snimaka korištenjem vremenskih, spektralnih, vremensko-frekvencijskih i prostornih karakteristika. Promatrajući svojstva MMN u različitim domenama i primjenjujući različite matematičke metode (wavelet transformacija, Hilbert-Huang transformacija, Fourierova transformacija) kao temelj novog pristupa postavio je wavelet dekompoziciju u kombinaciji sa nezavisnom analizom komponenata, nazvanom wICA. Također je u vremensko-frekvencijskoj domeni koristio nonnegative matrix factorization (NMF) i nonnegative tensor factorization (NTF) za raščlanjivanje vremensko-frekvencijski predstavljenog EEG-a u svrhu dobivanja komponenata MMN i P3a.
VI. ZAKLJUČAK
Evociranim potencijalima slušnog puta može se jednoznačno provjeriti da li je periferni sluh uredan, dok ispitivanje sposobnosti razlikovanja trenutnih slušnih karakteristika, frekvencijskih i vremenskih, nije još uvijek dovoljno točno za kliničku praksu. MMN u dijagnostičkoj primjeni ima tendenciju postati pokazatelj slušnih problema na razini moždane kore kod osoba sa specifičnim jezičnim teškoćama, ili disleksijom. Iako rezultati istraživanja nisu ujednačeni, pojava MMN kod ispitanika, koji nije prošao diskriminacijski bihevioralni test, dokazuje da rani stupanj slušnog procesiranja u mozgu nije oštećen.
MMN je vrlo pogodan za ispitivanje djece s govornojezičnim teškoćama budući da testiranje ne zahtjeva kognitivnu suradnju, naprotiv dijete usmjerava pažnju na sadržaj koji mu je interesantan, također morfologija signala vrlo je slična kao i kod odraslih. Naprednom analizom, te multidisciplinarnim pristupom izradi paradigme i obradi rezultata moguće je pridonijeti novijim istraživanjima i znanstvenim naporima da MMN postane dodatna objektivna dijagnostička vrijednost.
LITERATURA
[1] A.C. Guyton, J.E.Hall, Medicinska fiziologija. Zagreb, HR: Medicinska naklada, 2003
[2] D. Bishop, G. McArthur, ''Individual differences in auditory processing in specific language impairment: A follow-up study using event-related potentials and behavioural thresholds'', Cortex, vol. 41, pp. 327-341, 2005
[3] M.Judaš, I. Kostović, Temelji neuroznanosti. Zagreb, HR: Medicinska naklada, 1997
[4] A.Šanić, Biomedicinska elektronika. Zagreb, HR: Školska knjiga, 1995
[5] V. Išgum, Elektrofiziološe metode u medicinskim istraživanjima. Zagreb, HR: Medicinska naklada, 2004
[6] S.J. Luck, An introduction to the event-related potential technique. Cambridge, MA: The MIT Press, 2005
[7] A. Zani, A. Proverbio, The Cognitive Electrophysiology of Mind and Brain. London, UK: Academic Press, 2003
[8] H. J. Heinze, T. F. Munte, M. Kutas, S. R. Butler, R. Naatanen, M. R. Nuwer, D.S. Goodin, ''Cognitive event-related potentials'', International Federation of Clinical Neurophysiology, pp. 91-95, 1999
[9] J. Polich, ''Updating P300: An integrative theory of P3a and P3b'', Clinical Neurophysiology. vol. 118, pp. 2128-2148, 2007
[10] C.A.Nelson, M. Luciana, Handbook of Developmental Cognitive Neuroscience. London, UK: The MIT Press, 2001
[11] A.D. Friederici, I. Wartenburger, ''Language and brain'', WIREs Cognitive Science, vol. 1, pp. 150-159, 2010
[12] C. Duncan a, R. Barry, J. Connolly, C. Fischer, P. Michie, R. Näätänen, J. Polich, I. Reinvang, C. Van Petten,“ Event-related potentials in clinical research: Guidelines for eliciting, recording and quantifying mismatch negativity, P300 and N400“, Clinical Neurophysiology, vol. 120, pp. 1883–1908, 2009
[13] D. Bishop, '' Using Mismatch Negativity to study cenral auditory processing in developmental language and literacy impairment: Where are we, and where should we be going?'', Psychological Bulletin. vol. 133, pp. 651-672, 2007
[14] R. Quian Quiroga, H. Garcia: '' Single-trial event-related potentials with wavelet denoising'', Clinical Neurophysiology, vol.114, pp. 376–390, 2003
[15] D. Bishop, M. Hardiman, ''Measurement of mismatch negativity in individuals: A study using single-trail analysis'', Psychophysiology, vol. 47, pp. 697–705, 2010
[16] Fengyu Cong, ''Evaluation and extraction of mismatch negativity through exploiting temporal, spectral, time-frequency and spatial features'', doktorska disertacija. University of Jyväskylä, Jyväskylä, FIN, 2010
Oznake: govorna poteškoća, slušni evocirani potencijal, moždani put, EEG valovi, Mismatch negativity
komentiraj (0) * ispiši * #
Živčani mehanizmi kojima se ostvaruju Forbrain® efekti
Živčani mehanizmi kojima se ostvaruju Forbrain® efekti: prijedlog istraživanja
Carles Escera, PhD, Professor
Institut za mozak, kogniciju i ponašanje (IR3C) i Odjel za Psihijatriju i kliničku psihobiologiju
Sveučilište u Barceloni
Najsuvremenija tehnologija
Uređaj Forbrain® jednostavan je za upotrebu i implementira koštanu provodljivost i niz dinamičkih filtera tako da korisniku pruža feedback njegovim vlastitim glasom. Na taj način poboljšava njegovu percepciju kroz optimizaciju svih komponenata audiovokalne petlje. Smatra se da ovaj proizvod može poboljšati govor, tečnost, pamćenje, usredotočenost, koordinaciju i mnoge druge senzorne funkcije, što dovodi do nekoliko prilagodbi u psihološko (kognitivno)/emocionalnoj domeni.
Korištenjem koštane provodljivosti Forbrain proširuje mogućnosti manipuliranja i predstavljanja podražaja na dosad neviđene načine, što otvara nove mogućnosti obogaćivanja akustičke okoline. Kroz koštanu provodljivost (koštanu vibraciju), zvučni valovi dopiru do unutarnjeg uha, induciraju pokretni val u bazilarnoj opni i stimuliraju pužnicu istim mehanizmima kao normalna zračna provodljivost (Stenfelt et al., 2003). Taj put, pužnica, njena bazilarna opna i prevođenje dolazećeg zvučnog signala u živčani impuls, predstavljaju usko grlo u kojem se zračno i koštano provođeni zvukovi sastaju na svom putu prema središnjem auditornom sustavu (Stenfelt et al., 2003; 2005). Ako se amplituda i faza određenog zvuka na odgovarajući način prilagode, njegov signal u pužnici trebao bi se poništiti. Tako se Forbrainovim dinamičkim filterom u signal koji prolazi kroz kost uvode neočekivane i nasumične promjene koje mogu poništiti ili izobličiti zrakom provedeni signal tih istih zvukova, dovodeći do neočekivanih, rijetkih i potencijalno iznenađujućih promjena u auditornom signalu.
Iznosimo tezu da Forbrain zaista inducira plastične promjene u središnjem živčanom sustavu kroz barem dva neovisna, ali srodna neuralna mehanizma. 1) poticanjem audiovokalne petlje kroz modificirani govorni signal, što dovodi do obogaćenja akustičke okoline i povećava slušnu plastičnost, i 2) prisiljavanjem niza izvršnih mehanizama kontrole pažnje da se nose s nevoljnim signalima pažnje koje izazivaju neusklađeni govorni inputi. Konačan rezultat svih tih procesa moglo bi biti jačanje izvršnih mehanizama kontrole pažnje, što vodi do poboljšanja koncentracije, veće otpornosti na ometanja, povećanja kapaciteta radne memorije i osjećaja veće fokusiranosti.
U usporedbi s mnogim drugim metodama vježbanja i rehabilitacije za komunikacijske sposobnosti, poboljšanje govora i kognitivni napredak, Forbrain ima tu prednost da iako je aktivan – zahtijeva izgovaranje i praćenje određenog režima vježbi – korisniku postavlja vrlo malo zahtjeva. Dok druge metode traže postizanje određene razine sposobnosti u raznim vježbama koje postaju sve teže kroz nekoliko tjedana, Forbrain vježbe oblikuju se prema motivaciji, predanosti i spremnosti korisnika da slijedi obuku, bez daljnjih ograničenja. To je očigledno velika kompetitivna prednost.
Audiovokalna petlja
Upotrebom dinamičkih filtera mijenja se govorni signal korisnika, koji se zatim šalje natrag preko koštanog provodnika i ne podudara se s korolarnim pražnjenjem (eferentnom kopijom) planiranih zvukova. To prisiljava audiovokalnu petlju na fine prilagodbe, što se može smatrati obogaćivanjem akustičke okoline koje vodi do auditorne plastičnosti. Vokalni (motorički) sustav šalje eferentnu kopiju ili korolarno pražnjenje zvuka koji nastoji proizvesti, tako da kodiranje auditornog inputa nastalo od zvukova koje sami stvaramo biva ublaženo u auditornom sustavu (Aliu et al., 2008; vidjeti Wolpert et al., 1995; Crapse and Sommer, 2008; Scott, 2013).
Pouzdano je utvrđeno da u auditornom korteksu može doći do plastičnih promjena kao reakcija na bihevioralno relevantne zvukove (Fritz et al., 2005; Nelken, 2009), poput onih koji su uvjetovanjem povezani s nagradom ili kaznom u eksperimentima na životinjama. Čini se da je za izazivanje tih plastičnih promjena presudna bihevioralna važnost podražaja. Najbolji primjer tog svojstva auditornog sustava vidljiv je na mozgovima glazbenika, kod kojih postoje znatne funkcionalne i anatomske razlike u usporedbi s osobama koje nisu glazbenici (Zatorre, 2013). Ipak, auditorna plastičnost nije vidljiva samo kod aktivnih stanja. Na primjer, Eggermont i suradnici demonstrirali su na mačkama da dugotrajno pasivno izlaganje spektralno izmijenjenoj akustičnoj okolini uzrokuje veliku reorganizaciju tonotopičke mape u auditornom korteksu (Noreńa et al., 2006; Pienkowski and Eggermont, 2012). Također kod ljudi, u studiji na pacijentima koji su se oporavljali od moždanog udara, primijećeno je da pasivno slušanje glazbe (sat vremena dnevno kroz dva mjeseca, materijala po vlastitom izboru) potiče moždanu plastičnost (Särkämo et al., 2008). Kod tih pacijenata primijećena su poboljšanja oporavka verbalne memorije, fokusiranosti pažnje i nekoliko pokazatelja raspoloženja, koja su se zadržala i 6 mjeseci nakon tretmana.
Cerebralna mreža za jezik uključuje Brocaovo područje u čeonom režnju lijeve hemisfere, i njegov komprehenzivni pandan, smješten u Wernickeovom području na stražnjem dijelu gornjeg čeonog režnja. Međutim, postoji određeno područje povezano sa sluhom smješteno u stražnjem dijelu planun temporale (vjerojatno «planum», prim. prev.) lijeve hemisfere koje je također uključeno u stvaranje govora, takozvano Spt područje (Hickok et al., 2000, 2003). Spt se aktivira tijekom pasivne percepcije govora i tijekom govora «u sebi» (subvokalne artikulacije) (Buschbaum et al, 2001, 2005), i u jakoj je međusobnoj vezi s onim u pars opercularis (Buschbaum et al., 2005) – anatomskoj regiji koja pomaže dijelu Brocaovog područja – s kojom je gusto povezano traktom bijele tvari (Hickok et al., 2011). Time što je smješteno usred mreže auditornog (gornja sljepoočna brazda) i motoričkog (pars opercularis) područja, smatra se da je Spt čvorište senzomotoričke integracije za govor i vezane funkcije vokalnog trakta (Hickok et al., 2010) i povezano je s kontrolom auditornog feedbacka u produkciji govora. Iznesena je teza da Spt regija djeluje kao kontrolni mehanizam za dinamičko prilagođavanje signala planiranog govora tijekom produkcije (Hickok et al., 2010).
To je vrlo relevantno za Forbrain jer senzorni feedback koji pružaju koštana provodljivost i dinamički filteri zaista se suprotstavlja unutarnjim predviđanjima, što nužno dovodi do ponovnog prilagođavanja i podešavanja unutarnjeg modela za govor. Na primjer, jedna studija pokazala je da je kod osoba s perzistentnim razvojnim mucanjem prisutna manjkava reprezentacija zvukova njihovog materinjeg jezika (fonema) uz očuvanu reprezentaciju akustičkih obilježja, mjereno u pasivnom stanju (Corbera et al., 2005). Također, te manjkave reprezentacije fonema u korelaciji su s težinom mucanja, što je u skladu s gore opisanim teorijskim modelom. Važna implikacija tog modela, općenito i konkretno u vezi s Forbrainom, jest da je korištenje vlastitog glasa dovoljno za stvaranje korektivnih signala za govornu motoriku, kao što je slušanje glasova drugih govornika dovoljno za učenje i usavršavanje novih obrazaca govorne motorike. Stoga se može očekivati da se mreže za govornu motoriku u čeonom korteksu aktiviraju tijekom pasivnog slušanja govora, dok se istovremeno odvija temeljita rekalibracija sustava na vrlo finoj razini tijekom normalne produkcije govora. Ako su očekivani dolazni signali vlastitog glasa ozbiljno narušeni, kao što se događa s Forbrainom, mogu se očekivati dramatične plastične promjene u audiovokalnoj petlji.
Mehanizmi kontrole pažnje
Na drugom mjestu, neočekivana narušavanja obrasca očekivanja u vezi s vlastitim zvukovima pokreću kaskadu procesa nevoljnog usmjeravanja pažnje, što uključuje nevoljno usmjeravanje pažnje na te promjene, odupiranje ometanju i vraćanje pažnje na primarni zadatak (npr. poruku koja se šalje), a sve se događa u dijelu sekunde. Posljedica gore objašnjenih mehanizama je da senzorna predviđanja izazvana eferentnom kopijom tekućeg govora bivaju ometena manipuliranim inputom koji dolazi kroz kosti, što rezultira nužnim prilagodbama modela senzornog očekivanja. To ometanje obrasca neočekivanim inputom potiče pažnju, jer auditorni sustav identificira dolazni signal kao «ometajući», što dovodi do nevoljnog uključivanja pažnje (Escera et al., 1998). Brojni dokazi govore da novi ili neočekivani auditorni podražaji pokreću nevoljno okretanje pažnje prema dolazećem podražaju što rezultira bihevioralnim ometanjem tekućeg primarnog zadatka i pratećim prilagođavanjem moždane aktivnosti u odgovornoj neuralnoj mreži (pogledati recenzije u Escera et al., 2000; Escera and Corral, 2007). Aktivacija te neuralne mreže može se pratiti bilježenjem njenog neuralnog potpisa na vlasištu, to jest, ekstrakcijom potencijala povezanih s događajima (ERP) iz tekućeg EEG-a. Identificiran je niz valnih oblika koji odgovaraju takozvanom distrakcijskom potencijalu (distraction potential, DP; vidi sliku 1), i koji odražavaju tri sukcesivna stadija u lancu nevoljne pažnje: negativnost nepodudaranja (mismatch negativity, MMN) koja odražava otkrivanje dispariteta (Escera et al., 1998); val novelty-P3, koji odražava efektivno usmjeravanje pažnje prema zvuku koji ga izaziva (Escera et al., 1998), i reorijentirajuća negativnost (RON) (Schröger and Wolff, 1998; Escera et al., 2001). Također, distrakcijski potencijal može otkriti interakcije između oblika pažnje odozgo-nadolje (top-down) i odozdo-nagore (bottom-up), kao prilikom opterećivanja radne memorije (SanMiguel et al., 2008) i emocionalnog izazova (Domínguez-Borrŕs et al., 2009). Kao što je već raspravljeno, vrlo je vjerojatno da, zahvaljujući prirodi svojih manipulacija glasa korisnika, Forbrain postavlja izvanredan izazov toj cerebralnoj mreži za nevoljnu kontrolu pažnje, i snimanje tih potencijala povezanih s nevoljnom pažnjom pruža dosad neviđen okvir za validaciju principa njegovog djelovanja.
Osim toga, slušni sustav također se može suprotstavljati ometalima, lako preusmjeravajući pažnju natrag na izvođenje zadatka nakon kratkotrajnog skretanja pažnje (Escera et al., 2001; Schröger i Wolff, 1998; see Escera and Corral, 2007). Konačan ishod svih ovih procesa usmjeravanja i preusmjeravanja pažnje tijekom slušanja vlastitog manipuliranog glasa putem koštanog provodnika moglo bi biti opće poboljšanje sposobnosti kontrole pažnje, koje omogućava lakšu obranu od ometanja i fokusiranije ponašanje.
Potencijalno zanimljivo područje: Govor u buci
Iako je slušna i govorna percepcija prirodna funkcija za većinu ljudi, čak i kad se odvija u normalnim sredinama koje su obično ispunjene raznim oblicima pozadinske buke, kao npr. u gužvi na ulici, kafićima, društvenim događajima, pa čak i u učionici, slušni sustav mora primjenjivati ono što zovemo uspješna percepcija govora u buci (speech-in-noise perception). Djeca, posebno ona s teškoćama u učenju, i starije odrasle osobe posebno su osjetljivi na utjecaje buke na percepciju govora (Bradlow et al., 2003; Ziegler et al., 2005; Kim et al., 2006). Te teškoće mogu se javljati čak i kod normalne slušne audiometrije, iz čega se može zaključiti da su osnovni problem manjkavi središnji slušni mehanizmi (Anderson i Kraus, 2010). Zbog toga, iznesena je teza da se neke teškoće u učenju kod djece dijelom posljedica deficita u izdvajanju buke, što bi se manifestiralo u prisutnosti buke, ali ne i u tihim situacijama (Sperling et al., 2005; Ziegler et al., 2009).
Percepcija govora u buci kompleksan je zadatak koji uključuje interakciju senzornih i kognitivnih procesa. Kako bi se identificirao željeni zvuk govornika u pozadinskoj buci, slušni sustav prvo treba formirati slušni objekt od onoga što čuje na temelju spektrotemporalnih naznaka. Na primjer, govornikov glas identificira se slušnim grupiranjem ključnih akustičnih obilježja, poput temeljne frekvencije (F0) i drugog harmonika podražaja (H2) koji definiraju ton glasa (Anderson and Kraus, 2010). Nekoliko studija demonstriralo je da odgovor slušnog moždanog debla zabilježen preko ljudskog vlasišta, poznat kao frekvencija nakon reakcije (Frequency Following Response, FFR), za koji se vjeruje da predstavlja biološki potpis kodiranja zvuka u slušnom moždanom deblu (Skoe and Kraus, 2010; Chandrasekaran i Kraus, 2009; vidi Sliku 2), kasni i oslabljen je ako do podražaja dolazi u uvjetima pozadinske buke (Cunningham et al., 2001; Anderson i Kraus, 2010).
Također, nekoliko novijih studija pokazalo je da je različitim programima vježbi moguće poboljšati percepciju govora u buci mehanizmima poboljšanja kodiranja obilježja relevantnih za govor u slušnom moždanom deblu (Anderson i Kraus, 2013; Kraus, 2012). Iz ovoga se čini da je Forbrain vrlo moćno sredstvo za izazivanje slušnih plastičnih promjena potrebnih za poboljšanje percepcije govora u buci.
Potencijalne studije koje treba provesti
Kako bi se potvrdilo koji su živčani mehanizmi osnova Forebrain efekata, trebalo bi provesti sljedeće temeljne studije na zdravim sudionicima nakon jedne upotrebe Forbraina («phasic bossting») (vjerojatno «phasic boosting», prim. prev.), ili nakon završetka pune serije vježbi:
• Inducirane plastične promjene u mehanizmima kodiranja glasovnih zvukova u slušnom moždanom deblu, mjereno frekvencijom nakon reakcije (FFR);
• Poboljšanja u središnjoj slušnoj diskriminaciji jednostavnih ili kompleksnijih (npr. jezičnih) slušnih obilježja, mjereno negativnošću nepodudaranja (MMN);
• Izoštrenje sposobnosti pažnje (npr. otpornošću na ometanja ili poboljšanjem izvedbe zadatka) korištenjem distrakcijske paradigme i pratećeg distrakcijskog potencijala (DP).
U primijenjenim istraživanjima važno je identificirati potencijalne ciljne grupe koje bi mogle imati koristi od određenih Forebrain efekata. Na primjer, živčani sustav beba, male djece i adolescenata još uvijek sazrijeva, pa su oni podložniji plastičnim promjenama, čak i u pasivnim uvjetima. S druge strane, poznato je da sredovječne i starije osobe pate od slušnih deficita jednostavno zbog svoje dobi, npr. od poteškoća percepcije govora u buci. Zato bi se mogle osmisliti i provesti specifične studije za provjeru učinka sustavnog programa vježbi pomoću Forbraina na sljedećim relevantnim područjima:
• Kod djece koja boluju od disleksije ili posebnih jezičnih teškoća (SLI). Kod ovih razvojnih poremećaja, iako su temeljni uzroci neurološki, njihovi patofiziološki uzroci još uvijek su predmet rasprave, i nema jedinstvenog tretmana koji bi bio prihvaćen kao zlatno rješenje. Forbrain bi mogao pomoći poboljšati slušnu diskriminaciju, fonološku svjesnost i jezične vještine.
• Kod djece koja boluju od poremećaja pažnje s hiperaktivnošću (ADHD). Iako je dokazano da je kod većine pacijenata s ADHD-om farmakološki tretman vrlo djelotvoran, trenutno se smatra da postoji više oblika tog poremećaja, s različitim reakcijama na tretman. Forbrain bi mogao biti pomoćno sredstvo za poboljšanje sposobnosti pažnje kod tih pacijenata.
• Kod djece s dijagnosticiranim poremećajem autističnog spektra (ASD) ili rizikom od njega. Loše komunikacijske vještine te djece jedno su od glavnih obilježja tog poremećaja, pa čak i visoko funkcionalna djeca – kao kod Aspergerovog sindroma – imaju manjkave jezične vještine i senzornu (posebno slušnu) inundaciju. Forbrain može pomoći toj djeci da poboljšaju svoje senzorno kodiranje slušnih informacija, filtriraju nebitne zvukove, ublaže svoju senzornu inundaciju, i na kraju poboljšaju svoju pažnju.
• Kod djece s lošim akademskim uspjehom iz nepoznatih razloga, Forbrain može, kroz sve opisane mehanizme, potaknuti niz promjena koje dugoročno mogu utjecati na njihovu akademsku uspješnost.
• Kod djece s razvojnim mucanjem ili odraslih osoba s perzistentnim razvojnim mucanjem, kojima je deficit produkcije govora povezan s anatomskom abnormalnošću u audiovokalnoj petlji (posebno na Spt), vježbanje Forbrainom može imati očigledne korisne učinke.
• Kod sredovječnih ili starijih osoba s teškoćama u percepciji govora u buci, Forbrain može predstavljati djelotvoran fitness program za poboljšanje njihovih perceptivnih sposobnosti.
• Kod ljudi koji boluju od tinitusa, upotreba Forbraina može pomoći reorganizirati njihovu izmijenjenu centralnu slušnu reprezentaciju zvuka, što dovodi do poboljšanja njihove neugodne slušne tegobe.
Sva ta područja kliničkog ili primijenjenog istraživanja zahtijevaju provedbu odgovarajućih eksperimentalnih kontroliranih studija prema najvišim metodološkim standardima, kako bi bila u skladu s onim što je poznato kao praksa utemeljena na dokazima. Preporučljivo je da te studije kontroliraju barem:
• Selekciju dovoljnog broja homogenih sudionika prema rigoroznim kriterijima za uključivanje i isključivanje, uključujući spol, dob, razinu obrazovanja, dijagnostičku kategoriju, tretman, razinu sluha, IQ, i bilo kojim drugim specifičnim varijablama koje su potrebne za provedbu određene studije;
• Formiranje eksperimentalne grupe koja će slijediti standardni Forbrain protokol vježbi, i formiranje odgovarajuće kontrolne grupe. Ta kontrolna grupa trebala bi slijediti proceduru što je moguće sličniju Forbrainu, na primjer, sličan režim vježbi s isključenim koštanim provodnikom, ili barem protokol govorenja naglas tijekom sličnog broja terapijskih sati;
• Slučajno dodjeljivanje sudionika dvjema grupama;
• Dvostruko slijepa implementacija tretmana; to implicira da ni sudionik ni eksperimentator nisu svjesni primjenjuje li se tretman ili kontrola;
• Slijepa analiza podataka. To zahtijeva da se identifikacija grupe sazna tek u vrlo kasnoj fazi analize podataka, nakon što se donesu zaključci o eventualnim razlikama između grupa.
• Primjena odgovarajuće statističke analize podataka. To implicira da se zaključak o koristi od tretmana (Forbrain) u odnosu na placebo (primijenjen na kontrolnoj grupi) može formirati samo u prisutnosti značajne interakcije između grupe i faktora tretmana u bitnoj varijabli (npr. uspješnost rješavanja zadatka na testu fonološke svjesnosti, amplituda reakcija mozga povezanih s određenim događajima, subjektivno mjerenje samopouzdanja, itd.) etc.)
(Nieuwenhuis et al., 2011).
Carles Escera
Barcelona, 15. rujna 2014.
Oznake: forbrain, istraživanje, audiovokalna petlja
komentiraj (0) * ispiši * #
KOMPLIKACIJE TIJEKOM TRUDNOĆE I PORODA
srijeda , 09.09.2015.Vrlo rano u maternici, kretanja primitivnih reflekasa doslovno pomažu razvoju mozga. Ta kretanja razvijaju puteve u neuralnoj mreži koji omogućavaju povezivanje različitih područja u mozgu koja su toliko važna kasnije za učenje, ponašanje, komunikaciju, društvene odnose i emocionalno zdravlje.
Primitivni refleksi postavljaju temelje za sve buduće funkcioniranje i neophodni su za bebin opstanak u prvim tjednima života. Ovi refleksi su automatski, stereotipni pokreti, usmjereni od moždanog debla i uništeni su bez kortikalnog uključivanja. Svjesnost je moguća samo kada moždana kora postane uključena u događaj. Primitivni refleksi bi trebali biti pod kontrolom većih središta mozga kako bi se razvile više sofisticirane neuronske strukture koje zatim omogućuju novorođenčadi kontrolu dobrovoljnih reakcija.
Dobrovoljna inhibicija Refleksa mokrenja je kontrolirana na višim razinama živčanog sustava. To se obično razvija u dobi od 3-5 godina, ali ako primitivni refleks ostane nesputan, neuralne strukture viših moždanih centara koji inhibiraju mokrenje ne može se u potpunosti razviti.
Primitivni refleksi normalno prijelaze na posturalne reflekse koji posreduju sa razine srednjeg mozga. Njihov nastup je znak aktivna uključivanja viših struktura mozga tijekom moždane aktivnosti, te povećava zrelost u središnjem živčanom sustavu.
Moždano deblo je područje mozga koje povezuje moždanu koru sa leđnom moždinom. Ono prenosi informacije između perifernih živaca i leđne moždine s gornjim dijelovima mozga i kontrolira autonomnu funkciju perifernog živčanog sustava.
Kao što je John Wilks napisao: „Koristeći dodatne točke pritiska i izvođenje procedure trtica pomažemo spriječiti leđni galant refleks“.
Ako je autonomni živčani sustav dominantan nad somatskim živčanim sustavom, nismo u mogućnosti lako pristupiti našoj moždanoj opni gdje se obrađuju i analiziraju podaci.
Umjesto toga ostajemo u stanju preživljavanja i stresa. Kako starimo, naši neintegrirani refleksi izazivaju borbu/otpor čak i kad ne postoji logičan razlog za stres. Takvo stresno ponašanje postaje uobičajen uzorak reagiranja.
Bowen može biti vrlo učinkovit u liječenju mokrenja u krevet, jer potezi aktiviraju proprioceptore na više razina tkiva i stvaraju dinamično ponovno uređenje centralnog i perifernog živčanog sustava, regulira autonomni živčani sustav i time olakšava put do prefrontalnog korteksa.
Postoje određene vježbe koje su razvili stručnjaci za integriranje zadržanih primitivnih reflekasa. Ove vježbe su poznate kao Neurorazvojna terapija, primitivni refleks terapija, razvojnog pokreta vježbe. Ove vježbe stimuliraju povezanost živčanih puteva do mozga, koji omogućuju razvoj složenih refleksa, ponavljajući slične pokrete koji se prirodno trebaju pojaviti u prvoj godini života. Vježbe se izvode u sporom i namjernom ponašanju i dijete radi ove vježbe kod kuće svaki dan.
Prema riječima stručnjaka potrebna su 3 tjedna da se uspostave nove veze u mozgu, pa bi se vježbe trebale izvoditi svaki dan bez prekida u trajanju od najmanje 3 tjedna. Da bi napredak postao trajan, vježbe se moraju izvoditi redovito do godine dana.
Našla sam 3 vježbe koje koriste neurorazvojni terapeuti za integraciju leđnog galant refleksa. One se nazivaju „Wiggle Worm“, „Lizard“ i „Snow Angel“.
Ove vježbe su preporučljive za djecu noćnom enurezom, pogotovo ako nema poboljšanja nakon nekoliko Bowen tretmana.
WIGGLEWORM
Lezite na trbuh, ruke ispružite uz tijelo i lice okrenite udesno. Radi pokret tako da se pretvaraš da si crv. Činite to vrlo polako mičući desno rame prema dolje (bez podizanja glave) prema boku, tako da se tvoja ruka spušta prema koljenu, a u isto vrijeme izvijajte desni bok gore prema ramenu tako da se vaša leđa izvijaju u krivulju (vaša desna noga će biti više podignuta od vaše lijeve strane, ako to činite ispravno).
Vratite vaš kuk i ramena u prvobitni položaj. Sada lice okrenite na lijevu stranu i pomjerajte lijevo rame prema dolje i lijevi kuk izvijajte prema ramenu. Ponovite postupak 10 puta.
LlZAR EXERCISE
Sada ćete se pretvarati da ste gušter. Možete napraviti ovu vježbu s jastukom postavljenim ispod svog tijela da bi vam bilo udobnije.
Lezite na trbuh i lice okrenite desno. Lijevu ruku držite ravno uz tijelo i lijevu nogu držite ravno, a savijajte desno koljeno prema gore i desni lakat i rame prema dolje.
Zatim zamijenite strane: prvo okrenite glavu na lijevo. Izravnajte desnu nogu i desnu ruku stavite ravno uz tijelo. Savijajte lijevo koljeno prema gore dok lijevi lakat i rame savijate prema dolje.
SNOW ANGEL
Lezite na leđa, noge ravno prema dolje i ruke niz bokove. Vrlo polako mičite svoje ruke i noge sa strane u isto vrijeme (kao da radite anđela u snijegu).
Nastavite sve dok vam se ruke ne sastave iznad glave a noge su rastegnute u stranu. Zatim, opet vrlo sporo, vratite ruke i noge u prvobitni položaj, sve u isto vrijeme. Ponovite 10 puta.
komentiraj (0) * ispiši * #
ODGOĐENA INTEGRACIJA PRIMITIVNIH REFLEKSA
Primijetila sam kod mnoge djece kojima sam radila tretmane za mokrenje u krevet da su im lumbar paraspinal mišići (oni drže kralježnicu uspravno) reaktivni i da se stežu kao u grču kad sam im napravila prva dva poteza BRM 1, kao i poteze 9-16 kad sam radila BRM 2. Neki su imali tu reakciju na obje strane kralježnice, a drugi na samo jednoj strani. Pitala sam se postoji li razlog za to.
Tom Bowen možda je bio svjestan leđnog Galant refleksa, što je jedan od primitivnih refleksa u novorođenčadi, kada je razvio Postupak mokrenje u krevet. Ovaj refleks se javlja kad stimulirate erector spinae mišiće milovanjem niz leđa. Beba će saviti nogu i piškiti. Sally Goddard u svojoj knjizi "Refleksi, učenje i ponašanje" također spominje zadržani spinal galant refleks koji je otkriven kod mnoge djece koja imaju slabu kontrolu mjehura i koja i dalje mokre u krevet nakon dobi od 5 godina.
"Kad se koža na leđima u blizini i duž kralježnice pomiluje, dojenče tvori luk sa svojim tijelom; konkavnost luka je usmjerena prema stimuliranom području, te izvijajući se u suprotnom smjeru dojenče izbjegava stimulans".
Zanimljivo, ako se obje strane kralježnice pomiluju istodobno od zdjelice do vrata, izazvan je Pulgar Marx refleks. "Ova reakcija uključuje savijanje obje noge, zakrivljenost kralježnice ili lordoza, podizanje zdjelice, savijanje ruku, podizanje glave, glasno plakanje u vrijeme spavanja i cijanoza (cijanoza je sivoplava obojenost kože, a nastaje zbog nedovoljne količine kisika u krvi), te pražnjenje mjehura. Nakon što se refleks potpuno razvio nastaje hipertonija u trajanju od nekoliko sekundi.
Leđni galant refleks javlja se u 20. tjednu u maternici, on je aktivno prisutan pri rađanju, te bi trebao biti integriran kod beba u 6 do 12 tjednu starosti. Ovaj refleks pomaže bebi tijekom procesa rađanja, kada majčine kontrakcije potiču taj refleks, uzrokujući pokrete bebinih bokova kako bi se omogućilo da beba prođe kroz rodnicu. On također omogućuje fetusu da čuje i osjeti zvučne vibracije u maternici. Leđni galant refleks je važan u razvoju sluha i vida, te pomaže kako bi se postigla ravnoteža kada dijete puže. Sally Goddard je napisala: "Ako leđni galant refleks izostane u porođaju, može biti izazvan u bilo kojem trenutku laganim pritiskom u lumbalnoj regiji." Ovo može jako dobro objasniti reakciju koju sam opazila na erector spinae mišiću kada sam radila poteze1 i 2 BRM-a 1 kod mnoge djece koja su imala problem s mokrenjem u krevet tijekom noći. Zadržan leđni galant refleks je pronađen kod mnoge djece koja imaju lošu kontrolu mjehura i koja i dalje mokre u krevet u dobi od 5 godina. Beuret je radio s odraslima u Chicagu, i otkrio je da je leđni galant refleks također prisutan u velikom postotku bolesnika koji pate od sindroma iritabilnog crijeva. Iako je obično povezan sa sindromom nadraženih crijeva kod odraslih, moje je uvjerenje da bi to moglo objasniti vezu između problema mokrenja u krevet i crijevnih problema.
Djeca s ADD/ADHD, sa smetnjama u auditivnom procesiranju, sa autizmom ili Aspergerovim sindromom često imaju zadržan leđni galant refleks, kao i ostale zadržane primitivne reflekse, kao što su Moro refleks i Asimetričan tonik vrata refleks.
Mogući dugoročni učinci zadržanog lednog galant refleksa uključuju:
• Mokrenje u krevet
• Teškoće kod mirnog sjedenja
• Vrpoljenje/hiperaktivnost
• Loša sposobnost slušanja
• Slab razvoj govora
• Umor
• Slaba koncentracija
• Slaba koordinacija
• Ekstremna škakljivost
• Slaba kratkoročna memorija
• Hip rotacija na jednu stranu pri hodanju
• Loše držanje
• Skolioza
• Problem kontrole crijeva
• Poremećaj pažnje
Neka djeca koja imaju zadržani ledni galant refleks ne vole nositi remenje, elastične pojaseve ili naljepnice unutar pojaseva jer njihovo trenje aktivira refleks. Oni također ne vole da im se trljaju/naslanjaju leđa ili ne vole zagrljaje oko struka. Neki preferiraju sjediti obrnuto na stolcu (s naslonom stolca sa strane ili sprijeda), ili odbijaju sjesti na stolac.
Neintegrirani, aktivni primitivni refleksi mogu biti uzrokovani:
• Stresom majke i/ili bebe za vrijeme trudnoće
• Prijevremenim porođajem, porođajnim traumama, izazvanim porodom, carskim porođajem, vakuumskim usisavanjem - jer fetus nije koristio svoj refleks za manevriranje sam kroz porođajni kanal
• Nedostatkom pravilnog kretanja u djetinjstvu-jer je smješten u hodalice, skakače, ostavljen dulje vremena u auto sjedalici, smješten u ljuljačke ispred TV-a - sve su to ograničena kretanja, a kretanje je potrebno za razvoj mozga
• Bolest, trauma, ozljede ili kronični stres
• Toksinima iz okoliša
• Komplikacije s cijepljenjem
• Neuravnotežena prehrana
U nekim slučajevima, refleksi koji su u potpunosti integrirani kasnije mogu postati reaktivni zbog trauma, ozljeda, toksina i stresa. Teško je reći koliko im je pokreta u djetinjstvu bilo dopušteno da bi se integrirali primitivni refleksi.
komentiraj (0) * ispiši * #